首页 > 医疗资讯/ 正文

背景
椎管内麻醉引起的低血压仍然是产科麻醉领域的一个重要问题,其对母亲和胎儿都构成潜在的风险。持续预防性输注血管升压药被认为是预防和管理椎管内麻醉引起的低血压最可靠和有效的策略。然而,血管加压药物的选择及其最佳输注剂量仍存在争议。先前的研究表明,使用去氧肾上腺素作为一线药物可能导致心动过缓和心输出量降低。最近的研究证实,去甲肾上腺素和间羟胺是去氧肾上腺素更好的替代品,因为它们的β1-肾上腺素能受体活性抵消了压力反射介导的心率和心输出量的降低。据报道,在产科麻醉中,预防性输注去甲肾上腺素和间羟胺在新生儿结局方面至少不逊于去氧肾上腺素。然而,在新生儿结局方面,去甲肾上腺素和间羟胺之间的直接比较仍然有限。值得注意的是,在许多研究中,血管加压药物输注的初始剂量往往是由研究人员的临床经验决定的。这种做法可能导致剂量不相等,产生偏倚。既往研究中,研究人员使用probit回归分析来确定预防性去甲肾上腺素输注的ED90,当联合10 ml/kg的晶体液用于预防剖宫产期间椎管内麻醉引起的低血压时为0.097 μg/kg/min。同样,另一项剂量-反应研究确定了间羟胺的ED90为2.00 μg/kg/min。为了便于药物制备和剂量计算,起始剂量为2.00 μg/kg/min的间羟胺和0.10 μg/kg/min的去甲肾上腺素成为了一种实用的临床方案。这项随机、双盲、非劣效性研究旨在比较预防性输注去甲肾上腺素或间羟胺后母体和胎儿相关结局的差异。
方法
研究设计和患者
本研究经中国台州温岭妇幼保健院伦理委员会和中国杭州师范大学附属萧山医院伦理委员会批准。该方案于2024年8月7日在中国临床试验注册中心注册。本研究按照《赫尔辛基宣言》中概述的伦理原则进行,并遵守CONSORT指南。每位受试者均获得了书面知情同意。
本研究纳入了在2024年8月7日至2025年1月15日期间择期剖宫产的18 - 40岁单胎妊娠(≥ 37周)、ASA Ⅱ级的产妇。排除标准包括已知对去甲肾上腺素或间羟胺过敏、椎管内麻醉禁忌症、体重< 50 kg或> 100 kg、身高< 140 cm或> 180 cm、临产、多胎妊娠、高血压、已知胎儿异常、心脑血管疾病和显著存在的母体并发症。
本研究通过采用计算机生成的随机化编码及隐蔽信封分配法随机将孕妇分为两组:接受输注间羟胺(2.00 μg/kg/min,ME组)或去甲肾上腺素(0.10 μg/kg/min, NE组)维持术中血压。分组情况对所有患者、麻醉医师及结局评估人员设盲。
麻醉方法
受试者在术前禁食至少8小时,且未接受术前用药。进入手术室后,产妇取仰卧位,左侧子宫移位。进行常规麻醉监护,建立静脉通路,并输注乳酸林格液,SBP和HR的基线值确定为连续三次读数的平均值,差异不超过10 %。所有操作均由经验丰富的麻醉医师按照标准化方案进行。
产妇取左侧卧位,在L3–L4椎间隙行腰硬联合麻醉。观察到脑脊液流出后,在约30秒内向鞘内注射3 ml (15 mg)重比重罗哌卡因,30 s内完成。完成鞘内注射后进行硬膜外置管,产妇再次取仰卧位,通过面罩给氧,氧流量为5 L / min。在鞘内注射的同时,以10 ml / kg的乳酸林格氏液以最大速率输注10 -15 min,随后降低输注速率以维持静脉通路。同时将研究药物间羟胺2.00 μg/kg/min或去甲肾上腺素0.10 μg/kg/min以50 ml/h的速度泵注。鞘内注射后每分钟记录无创动脉血压,新生儿娩出后每3 min记录无创动脉血压。于鞘内注射后5 min和10 min沿双侧腋中线确定阻滞平面。麻醉成功定义为感觉阻滞达到T 6或更高。
胎儿娩出后,由产科医生获取脐动脉和脐静脉血液样本,这些血液样本在30秒内由不知分组情况的助手使用血气分析仪进行分析。Apgar评分由不知分组情况的儿科医生评定。研究时间从鞘内注射开始至新生儿娩出。对于低血压(定义为SBP下降至基础值的80 %以下)和严重低血压(定义为SBP下降至基础值的< 60 %),ME组给予间羟胺75 μg,NE组给予去甲肾上腺素6 μg,若SBP不能恢复到基础值的80 %以上,则重复给药。高血压(定义为SBP >基础值的120 %)通过暂时停止滴注来管理,一旦SBP降至基线的120 %以下,则恢复滴注。通过停止滴注控制心动过缓(定义为HR < 60次/分)。如果心动过缓与低血压有关,则给予阿托品0.5 mg。
结局指标
主要结局指标:脐动脉血pH 值和产妇低血压的发生率。
次要结局指标:前15 min内血流动力学指标( SBP和HR )的变化。产妇的不良事件,如反应性高血压、严重低血压、心动过缓、恶心和呕吐。其他新生儿结局通过分析脐静脉pH 值、脐动脉血和脐静脉血碱剩余( BE )、PO2、PCO2、乳酸浓度和Apgar评分来评估。
样本量计算及统计分析
采用PASS 11.0.1软件进行两均数(标准差)非劣性检验计算样本量。根据既往研究,假设在0.10 μg/kg/min的去甲肾上腺素输注速率下,平均脐动脉血pH 为7.36,标准差( SD )为0.03,在以往评价间羟胺、去甲肾上腺素、去氧肾上腺素和麻黄碱的对比研究中,通常采用0.03个pH 单位的非劣效界值来评估新生儿的酸碱状态,这些研究表明,这种微小的pH差异与临床相关的新生儿不良事件( 脐动脉血 pH均> 7.27)无关。然而,为了监测潜在不利影响,从而加强间羟胺对胎儿安全性的信心,研究人员采用了更严格的非劣效界值0.02 pH 单位。因为即使从最低的平均脐动脉血 pH 7.27下降0.02个单位至7.25,也仍然显著高于与新生儿酸中毒和不良结局相关的7.20阈值,研究人员采用显著性水平为α = 0.025 (相当于双侧α = 0.05)和90 %检验效能(β = 0.10)的单侧检验来拒绝零假设,即ME组的脐动脉血pH值比NE组降低≥ 0.02个单位。要求样本量为80例受试者(每组40只)。考虑到潜在的脱落,最终样本量增加了25 %,需纳入100名受试者(每组50例)。
所有统计分析均采用SPSS 22.0和Graph Pad Prism version 8.0.2进行。连续变量采用 Shapiro - Wilk 检验进行正态性检验。服从正态分布的数据以均数±标准差表示,采用独立样本t检验进行比较。非正态分布数据以中位数和四分位数间距表示,采用Mann - Whitney U检验进行分析。分类变量汇总为频数和百分比,并酌情使用卡方检验或Fisher精确检验进行比较。P < 0.05被认为具有统计学意义。
结果
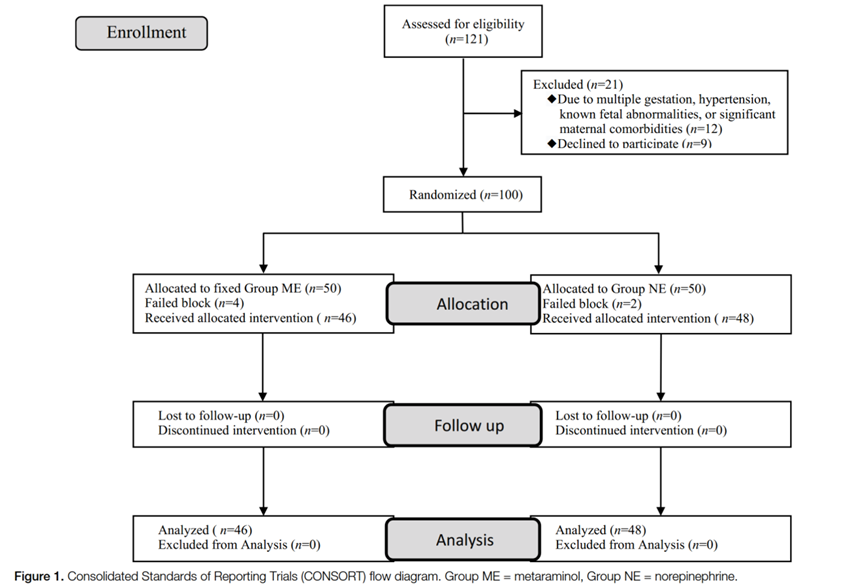
共对121名产妇进行筛选。其中12例因多胎妊娠、高血压、已知胎儿异常或有明显并发症而被排除,9例拒绝参加。随后100名受试者被随机平均分配到ME (n = 50)组和NE (n = 50)组。排除椎管内麻醉失败或脐带血采集不成功的病例后,最终分析纳入ME组46例,NE组48例。
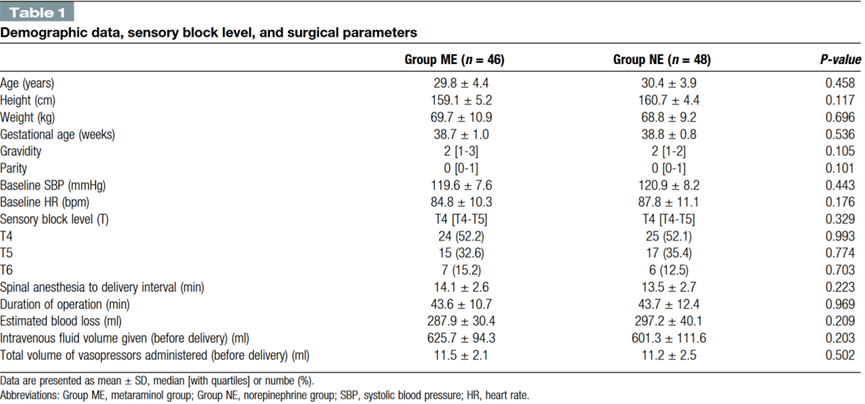
两组患者的基线数据无差异,具有可比性(表1)
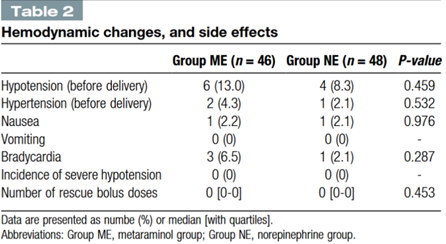
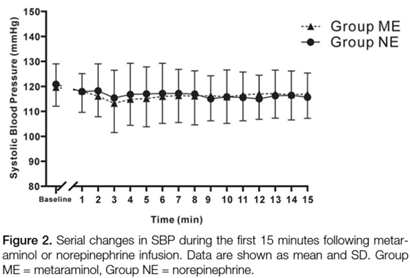
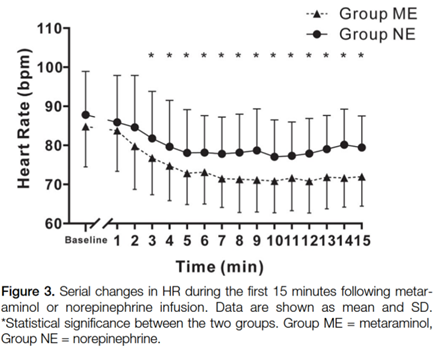
术中血流动力学参数及不良反应见表2。两组产妇低血压( ME组13.0 %, NE组8.3 %, P = 0.459)、高血压、心动过缓、补救剂量、恶心和呕吐的发生率相当。蛛网膜下腔阻滞后前15分钟内SBP和HR的变化见图2和图3。SBP在不同时间点组间差异无统计学意义。NE组的HR在大部分时间点均高于ME组。
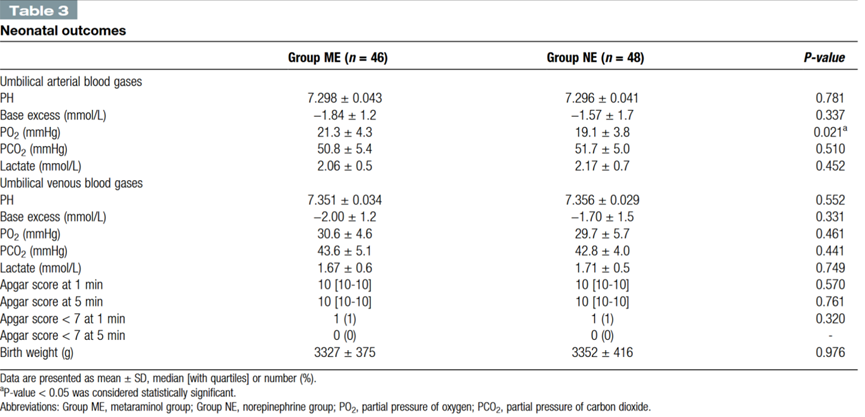
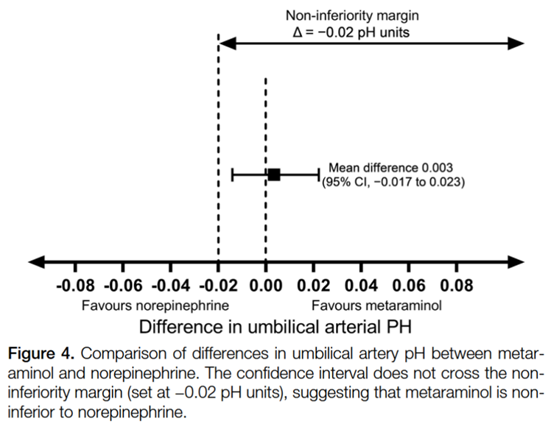
脐动脉血pH值见表3,ME组平均值为7.298 ( 95 % CI为7.255 - 7.341 ),NE组平均值为7.296 ( 95 % CI为7.255 - 7.337 )。各组间脐动脉血pH的平均差值为0.003 ( 95 % CI为-0.017 -0.023)。由于CI没有通过0.02的非劣效界值,表明间羟胺不劣于去甲肾上腺素(非劣效性P = 0.012) (图4)。两组新生儿出生体重、脐动脉血气及 Apgar 评分差异无统计学意义。ME组的脐动脉血 pO2显著高于NE组(表3)。
讨论
在这项研究中,2.00 μg/kg/min的间羟胺预防性输注对新生儿脐动脉血pH结果的影响非劣于0.10 μg/kg/min的去甲肾上腺素,此外,ME组的脐动脉血PO2显著高于NE组。最近的研究表明,间羟胺和去甲肾上腺素优于去氧肾上腺素,主要是因为它们通过激活β1-肾上腺素受体来抵消心输出量的反射性减少,从而降低反射性心动过缓的发生率。此外,间羟胺在维持产妇SBP和新生儿脐动脉血 pH方面优于麻黄碱,基于先前研究,研究人员选择脐动脉血pH的非劣效界值为Δ = -0.02 pH单位。研究结果表明,两组(两组均维持pH > 7.28)之间的平均脐动脉血pH值仅有轻微的差异,并且保持在7.20阈值之上。这一发现进一步验证了选择Δ = -0.02 pH单位的临床合理性。
考虑到在手术过程中连续监测胎心率的困难性,评估低血压对胎儿的影响需要依赖替代指标。研究人员选择脐动脉血pH作为主要结局指标,因为它可反映胎儿的酸碱状态和胎盘灌注,这对于评估椎管内麻醉引起的低血压对胎儿的影响至关重要。研究进一步表明,与脐动脉血pH相比,脐静脉血pH、脐动脉BE值与新生儿发病率之间的相关性较弱。
预防性持续输注血管活性药物仍是产科麻醉中广泛推荐的预防椎管内麻醉低血压的方法。本研究中使用的间羟胺(2.00 μg/kg/min)和去甲肾上腺素的输注速率(0.10 μg/kg/min )来自于既往剂量-反应研究,确定间羟胺预防剖宫产术中椎管内麻醉低血压ED 90为2.00 μg/kg/min,去甲肾上腺素为0.097 μg/kg/min,本研究结果显示,ME组和NE组低血压发生率分别为13.0 %和8.3 %,与ED90估计值基本一致。研究人员认为2.00 μg/kg/min的间羟胺输注速率和0.10 μg/kg/min的去甲肾上腺素输注速率是临床上实施产科麻醉的合适剂量。
Liu等也进行了类似的研究,选择间羟胺的初始输注剂量为2.00 μg/kg/min,去甲肾上腺素的初始输注剂量为0.08 μg/kg/min。尽管他们的结果显示两组间脐动脉血pH值无显著差异,但间羟胺组低血压发生率为27 %,去甲肾上腺素组为38 %。相反,本研究报告了间羟胺组和去甲肾上腺素组的低血压发生率分别为10.6 %和8.3 %。造成这些差异的原因可能是多方面的。首先,初始输注速度的差异可能导致低血压发生率的不同。其次,在之前的研究中,在鞘内注射结束时开始输注血管升压药可能会延迟达到治疗性血浆浓度的时间,从而增加低血压的可能性。相比之下,本研究在鞘内注射的同时开始输注,保证了升压作用可以及时发挥出来。第三,在之前的研究中,probit回归分析的宽置信区间可能导致了ED90值中位数的偏差。即使本研究结果显示低血压发生率(13.0 %比8.3 %)无统计学意义,其4.7 %的绝对差异可能与临床相关,可能反映了给药剂量或药物性质的差异
值得注意的是,ME组显著较高的脐动脉血pO2提示胎盘灌注和氧合改善,这对于良好的胎儿结局至关重要。这种改善可能归因于间羟胺的药理学特性,其中包括适度的β1-肾上腺素能活性,这保证了更稳定的血流动力学并减少了子宫胎盘血管的收缩,从而促进胎盘氧合功能。此外,间羟胺组的产妇在椎管内麻醉后的前15分钟内心率较低,这表明间羟胺可能更适合于心脏储备功能受损的产妇。两组均未出现不良新生儿结局。这表明预防性输注血管升压药和补液有效地预防了椎管内麻醉引起的低血压,从而最大限度地减少了与低血压相关的胎儿不良反应。低血压发作的强度和持续时间均与胎儿酸中毒和较低的Apgar评分密切相关,因此,管理低血压的严重程度和持续时间,而不是仅仅关注其发生率,可能具有更大的临床意义。在本研究中,两组均有约10 %的患者发生低血压。从腰麻开始至分娩,每分钟监测无创动脉血压,使用75 μg间羟胺或6 μg去甲肾上腺素快速治疗低血压。因此,没有观察到不良的新生儿结局。
本研究也存在一定的局限性。首先,本研究没有评估术后产妇不良事件,如24小时内低血压发生率和药物相关的不良事件,这可能会限制对产妇安全性的全面评估。未来的研究应考虑纳入这些术后参数。其次,尽管脐动脉血pH作为胎盘灌注的替代指标,但该研究并没有使用多普勒超声等先进的成像技术直接评估胎盘血流。整合这些直接评估方法,可以更直观地评估血管升压药对胎盘血流动力学的影响,第三,由于有创操作的风险,本研究采用无创动脉血压监测,其准确性低于有创动脉监测。未来的研究可以探索使用更先进的无创监测技术,以获得更精确的血流动力学数据。第四,研究人员设置非劣效界值为0.02个pH单位。选择更严格的范围如0.01个pH单位,可以监测到药物带来的微小、潜在的不利影响。这需要更大的样本量来进行评估。最后,本研究只纳入了单胎足月妊娠行择期剖宫产的低危产妇,需要进一步的研究来确定其结果对高危产妇的适用性。
参考文献
Sheng Z, Mao J, Mei Z, Liu X, Liu J, Chen G, Lin K, Qian X. Effects of prophylactic infusion of equivalent doses of metaraminol and norepinephrine for preventing spinal anesthesia-induced hypotension during cesarean delivery on fetal and maternal outcomes: a dual-center, non-inferiority randomized clinical trial. Int J Surg. 2025 Aug 1;111(8):5280-5287. 10.1097/JS9.0000000000002602. Epub 2025 Jun 5. PMID: 40497795.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)