首页 > 医疗资讯/ 正文
功能性胃肠病,当前称为肠脑互动障碍(DGBI),在人群中很常见。其中,腹痛相关DGBI(功能性腹痛疾病)——包括肠易激综合征(IBS)、非特异性功能性腹痛(FAP-NOS)、腹型偏头痛、功能性消化不良等,在全球4-18岁儿童中的合并患病率达13.5%。其中IBS和FAP-NOS影响较大,可影响患儿正常到校、降低生活质量、增加心理共病(焦虑、抑郁)风险,且症状易迁延至成年,同时增加家庭负担。
然而,该领域的治疗方案纷繁复杂,证据质量参差不齐,缺乏国际公认的指南,使得临床医生在决策时面临巨大挑战。为填补这一空白,欧洲和北美儿科胃肠病学、肝病学与营养学会联合制定发布了针对儿童IBS和FAP-NOS的诊疗指导,将可用证据转化为可操作的临床实践建议。“儿科学界”特将指南的核心内容整理如下,以飨读者。
一、治疗前教育:教育就是治疗
对于新确诊AP-DGBI的患儿,在启动任何治疗前,应对患儿和家长进行科普教育,教育本身就可作为独立治疗手段。充分的教育能帮助患儿及照护者建立合理诊疗预期,提升治疗成功率,尤其有利于他们接受“没做检查就能确诊”,并且减轻他们对心理治疗的抵触。
教育内容包括但不限于:
-
疾病的良性本质:明确告知这是一种功能性问题,而非器质性疾病,缓解家庭恐慌。
-
肠-脑轴作用机制:用通俗语言解释大脑与肠道如何相互作用导致疼痛,这可以帮助患儿及家属理解后续心理治疗和药物治疗。
-
管理期望:说明治疗目标是控制症状、改善功能,而非追求“根治”,建立合理的治疗预期。
-
介绍治疗方案:介绍可能的治疗方法(心理、饮食、药物),让家庭参与到决策过程中。
-
生活方式指导:指导识别食物、事件等症状触发因素,强调健康生活方式。
二、心理治疗
心理治疗,特别是催眠疗法和认知行为疗法(CBT),都在AP-DGBI患儿中得到了广泛的研究,拥有最一致、最稳健的证据支持。
-
催眠疗法:通过放松状态下的暗示,改变患者对症状的感知和情绪反应。
-
CBT:帮助患儿识别并重构与疾病相关的负面思维和行为模式。
应用建议:两者均被视为安全有效,可作为核心方案推荐给任何愿意接受的家庭。它们可在各级医疗层面启动。
然而,现实情况是,合格的治疗师资源稀缺。线上心理治疗或自我指导程序被证明非劣效于线下的面对面治疗,是可用的替代方案。
安全警示:有未经治疗的心理创伤或分离障碍的患儿,应避免催眠疗法,以防触发创伤关联。
三、分级治疗及转诊方案
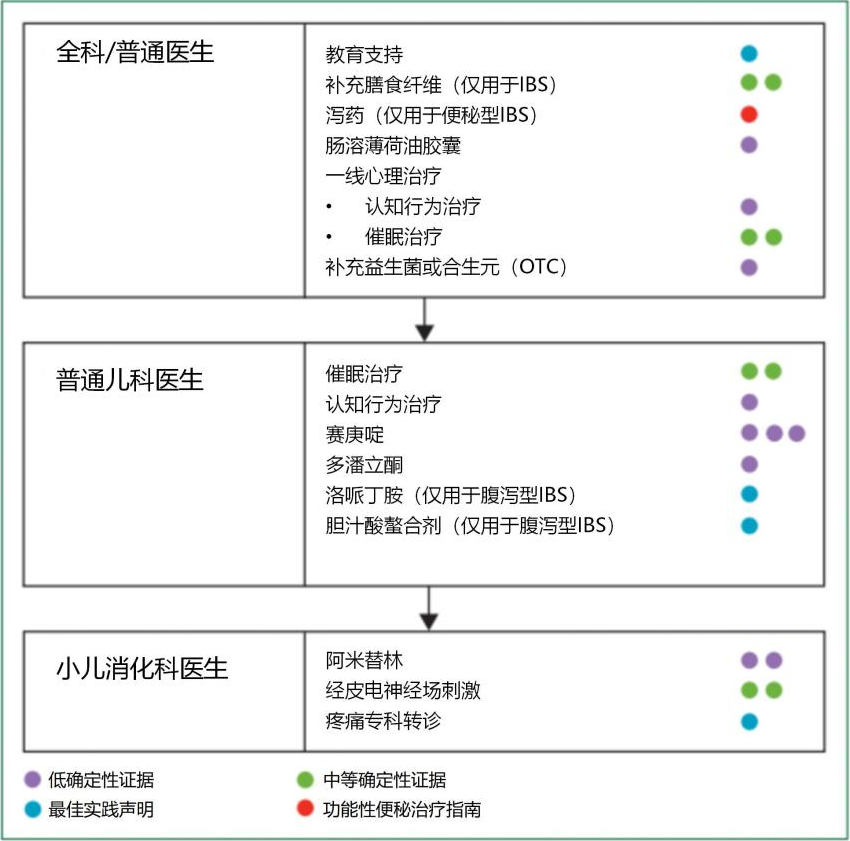
-
肠溶薄荷油胶囊:安全性高,有抗炎、解痉等潜在作用,需更多儿童临床试验验证疗效
-
非处方益生菌/合生元:多菌株制剂缓解症状证据确定性低,鼠李糖乳杆菌GG治疗IBS证据为中等确定性,需确保菌株经儿科证据验证且安全,免疫缺陷或有中心导管患儿禁用;
-
赛庚啶:第一代抗组胺药,有血清素拮抗作用,常见嗜睡、体重增加副作用,证据基础薄弱,地区使用差异大;
-
多潘立酮:多巴胺拮抗剂,可促动力、止吐,有烦躁、嗜睡、QT间期延长风险,疗效证据确定性低;
-
洛哌丁胺:无儿童疗效证据,需谨慎使用以防QT间期延长,非频繁症状控制时需警惕;
-
胆汁酸螯合剂:如消胆胺,长期使用需监测脂溶性维生素吸收情况,无儿童研究证据;
-
阿米替林:三环类抗抑郁药,作为中枢肠神经调节剂,有抗胆碱能症状,可能带来心理疾病用药相关病耻感,需由专科医生评估使用,权衡疗效与风险;
-
经皮电神经场刺激(PENFS):通过耳部迷走神经分支起效,缓解疼痛效果显著,但目前主要用于症状严重患儿,需更多研究验证;
-
疼痛专科转诊:针对需特殊镇痛方案的复杂病例
四、饮食疗法:谨慎前行
可溶性膳食纤维对所有亚型IBS均有效(中度确定性证据)。
低FODMAP饮食等限制性饮食在儿童中证据不足,执行困难,且存在诱发饮食紊乱的风险。若需尝试,必须在营养师指导下进行,并避免在有进食障碍风险的年轻儿童中使用。
五、证据不足或反对常规使用的疗法
明确不推荐:长期使用单纯镇痛药、其他形式的镇痛药、大麻制剂、以及无明确指征的手术。
由于证据确定性低,无另行规定时有条件建议不使用:丁螺环酮、美贝维林、屈他维林、西酞普兰、瑜伽等。
由于证据确定性很低或无法总结,无法做出推荐:针灸、整骨疗法、生物反馈、多种限制性饮食、血清牛免疫球蛋白、抗生素、曲美布汀、褪黑素(证据非常有限或无法总结)。
注意:抗胆碱能解痉药在临床广泛使用但无疗效证据,需未来研究验证。
六、诊疗注意事项
1. 疾病分类:依据最新罗马标准(罗马V将于2026年发布)区分IBS和FAP-NOS,结合布里斯托粪便量表判断IBS患儿粪便性状,确保治疗方案精准。
2. 治疗效果评估与转诊时机:目前无公认的儿童AP-DGBI症状严重程度复合评分,推荐结合疼痛程度、心理社会功能(生活质量、缺勤率、焦虑抑郁情况)、粪便性状及安全性指标综合评估;转诊需结合症状顽固性、治疗反应及医患共同决策,同时考虑医生自身诊疗能力与资源。
3. 安慰剂效应:证据不足不等于无效。同时,AP-DGBI治疗中安慰剂效应显著,临床需客观看待。在与患儿及家属充分沟通后,可谨慎尝试部分无明确危害但患儿意愿强烈的治疗,同时加强监测。这也可作为个体化护理的一部分。
4. 治疗持续时间:多数临床试验的疗程设定缺乏充分依据。临床医生应注意,某些疗法可能在研究设定的时间点之后才显现效果,避免过早判定治疗失败。
参考文献:
Gordon M, Groen J, Sinopoulou V, et al. European and North American guidelines for treating irritable bowel syndrome and functional abdominal pain in childhood: a guide for health-care professionals. Lancet Child Adolesc Health. 2025;9(11):808-816. doi:10.1016/S2352-4642(25)00209-3
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)