首页 > 医疗资讯/ 正文
摘要:颈内动脉闭塞是引起缺血性卒中的主要原因之一。血管内治疗是症状性非急性颈内动脉闭塞的主要手术方式之一,然而如何优化手术策略以提高闭塞血管的成功再通率仍有待进一步探索。作者报道1例亚急性颈内动脉闭塞行血管内治疗患者,术中应用血管内超声技术对闭塞段管腔形态、斑块特征和管壁结构进行高分辨率精准评估,个体化调整手术策略,最终实现闭塞血管成功再通,并结合文献复习亚急性颈内动脉闭塞的临床特点及血管内超声在该类病变中的应用,以期为进一步优化颈内动脉闭塞的血管内治疗策略提供参考和启示。
颈内动脉闭塞(internal carotid artery occlusion,ICAO)是引起缺血性卒中的主要原因之一,临床上通常结合患者的临床症状与影像学资料将发病时间>24h的ICAO称为非急性ICAO,并进一步分为亚急性(闭塞时间24h~4周)和慢性(闭塞时间>4周) ICAO[1]。血管内治疗是症状性非急性ICAO的主要手术方式之一,技术要求较高,血管成功再通率差异较大(53.3%~93.3%),围手术期并发症的发生风险较高[2]。如何优化手术策略以提高血管成功再通率进而改善非急性ICAO患者预后仍待进一步探索。
血管内超声(intravasc ularultrasound, IVUS)结合了超声成像技术和导管技术,借助介入放射学方法将超声导管直接置入血管中,可实时评估血管腔形态、斑块特征及血管壁结构,帮助医师更准确地诊断和进行血管内治疗,但其在脑血管病诊疗领域尚处于探索阶段[3]。
笔者报道1例应用IVUS指导亚急性ICAO患者血管内治疗后血管成功再通的经验,并结合文献复习亚急性ICAO的临床特点及IVUS在该病变治疗中的应用,以期为进一步优化ICAO血管内治疗策略提供参考和启示。
患者
男,51岁,2024年5月20日因“言语欠清、左侧肢体活动欠灵活4d”于大连理工大学附属中心医院神经病学中心就诊。患者就诊前4d驾驶车辆过程中无明显诱因突然出现言语欠清、左侧肢体活动欠灵活,症状时轻时重,未完全缓解,余无明显不适。既往体健,无高血压病、糖尿病及心律失常等病史。入院后神经系统体格检查:意识清楚,言语欠清,双眼各方向活动自如,双侧瞳孔等大正圆,直径2.5mm,对光反射存在,双侧鼻唇沟对称,左侧上下肢肌力Ⅳ级,右侧上下肢肌力Ⅴ级,双侧感觉对称,双侧Babinski征阴性,颈软;美国国立卫生研究院卒中量表(NIHSS)评分1分。2024年5月20日门诊头部CT平扫未见异常密度影;颈动脉超声示双侧颈动脉球部管径对称,内膜增厚,流速正常,双侧颈内动脉管径对称,各段血流速度正常;经颅多普勒超声(TCD)示双侧颈内动脉颅外段血流速度、频谱形态、声频、搏动指数均正常;双侧颈内动脉虹吸段血流速度不对称,右侧血流速度237 cm/s,较对侧增快,频谱形态乱,声频粗糙,搏动指数正常;双侧大脑中动脉、颈内动脉末端血流不对称,右侧血流速度60cm/s,较对侧(90cm/s)减慢,搏动指数相对降低;TCD结果提示右侧颈内动脉虹吸段中重度狭窄,狭窄率60%~90%。2024年5月20日入住大连理工大学附属中心医院神经介入及神经重症科治疗,入院体格检查:体温36.5℃,脉搏76 次/min,呼吸18次/min,血压132/84 mmHg;心电图示窦性心律;低密度脂蛋白胆固醇3.84 mmol/L(参考范围:<3.37 mmol/L),同型半胱氨酸54.2μmol/L(参考范围:<15.0μmol/L)。于发病第6天(2024年5月22日)完善MR扩散加权成像(DWI),示右侧额、顶、颞、枕叶及基底节区、侧脑室旁多发近期脑梗死;同日完善头颈部CT血管成像(CTA),示右侧ICAO,眼动脉段以远可见显影,右侧大脑中动脉远端显影稀疏(图1a,1b)。发病第11天(2024年5月27日)完善头部CT灌注(CT perfusion, CTP),示脑血流量(cerebral blood flow, CBF)<30%体积为0 ml,达峰时间(time to maximum, Tmax)>6s体积为79.2 ml。诊断:(1)急性脑梗死;(2)右侧ICAO。考虑患者右侧ICAO,右侧大脑中动脉供血区灌注减低,开通闭塞血管可降低动脉-动脉栓塞风险、改善脑灌注,故拟行右侧ICAO血管内治疗。2024年5月28日全身麻醉下行DSA,示右侧ICAO,起始处对比剂滞留,颈外动脉经眼动脉向颅内大脑中动脉代偿供血(图1c,1d)。将8F球囊导引导管(归创通桥医疗科技股份有限公司)置入右侧颈内动脉起始部;应用6F 125cm抽吸导管(归创通桥医疗科技股份有限公司)于右侧颈内动脉颈段内反复负压抽吸,抽出大量血栓;复查造影示右侧颈内动脉颈段无前向血流;应用微导丝、微导管通过闭塞段,于右侧大脑中动脉远端正常血管处留置,经微导管造影证实远端位于血管真腔内,远端分支通畅;为明确微导丝是否全程位于血管真腔、闭塞段血管腔形态及血管壁结构,行IVUS检查,沿微导丝送入IVUS导管,由远及近行IVUS检查,结合DSA下超声探头位置(图1e),证实微导丝全程位于血管真腔内,颈内动脉眼段、床突段管腔近似闭塞,血栓紧抱导管(图1f),床突段、海绵窦段局部重度狭窄(狭窄率90%)伴低密度超声衰减斑块(脂池;图1g),破裂孔段、岩段管腔内长条状机化血栓(图1h,1i);于颈内动脉眼段至海绵窦段应用颅内球囊扩张导管(2.5mm×15.0mm;归创通桥医疗科技股份有限公司)进行加压扩张(图1j);将取栓支架EmboTrap Ⅱ(5mm×33mm;强生公司,美国)于颈内动脉末端释放;近端充盈球囊导引导管,远端取栓支架联合6F 125cm抽吸导管进行取栓(图1k);取栓支架及抽吸导管取出血栓,破裂孔段、岩段血栓完整取出(图1l);造影显示右侧颈内动脉前向血流恢复,床突段、海绵窦段可见夹层样改变(图1m);于颈内动脉颅内段置入自膨支架ENTERPRISE 2(4mm×39mm;强生公司,美国);造影示支架将夹层段完全覆盖(图1n),残余狭窄率约20%,右侧颈内动脉、大脑中动脉改良脑梗死溶栓(modified thrombolysis in cerebral infarction, mTICI)分级3级(图1o,1p)。术后给予阿司匹林100mg/次,1次/d,氯吡格雷75mg/次,1次/d,阿托伐他汀钙片20mg/次,1次/d及降同型半胱氨酸治疗。术后第2天患者神经系统体格检查:左侧肢体肌力较术前改善,恢复至Ⅴ-级。术后第2天复查TCD提示右侧颈内动脉血流通畅,右侧大脑中动脉血流速度较术前改善。发病6个月后(2024年11月28日)门诊随访,TCD结果示双侧大脑中动脉、颈内动脉末端血流速度对称,左侧100cm/s,右侧100cm/s,频谱形态正常,声频正常,搏动指数正常;患者左侧肢体肌力Ⅴ级,NIHSS评分0分,改良Rankin量表评分0分。
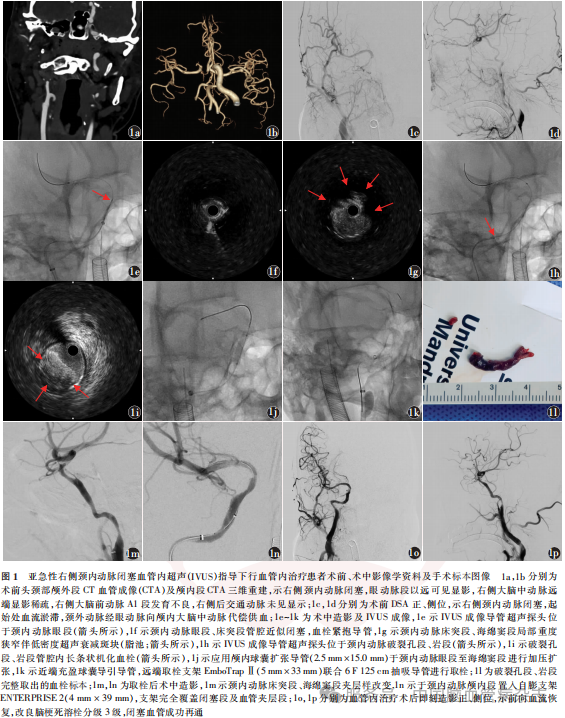
讨论
ICAO是引起缺血性卒中的重要原因之一,占所有缺血性卒中的10%~15%,在前循环卒中中占比更高(20%~30%)[4]。ICAO的病因复杂,主要包括动脉粥样硬化(最常见的病因)、心源性栓塞、颈内动脉夹层和其他原因(放射治疗、炎症性疾病、外伤等)[5]。ICAO发生后,即使接受了规范的药物治疗,仍面临较高的卒中复发风险(6%~27%)[6]。再发卒中的机制涉及血流动力学障碍、侧支循环代偿失效和动脉-动脉栓塞等多重因素[7]。当侧支循环可满足脑组织的血供需求时患者通常无明显临床症状。然而,当出现血压降低、全身血容量不足或者侧支血管发生狭窄和(或)闭塞时,代偿平衡被破坏,患者病情随之恶化,可进展为低灌注性脑梗死,部分患者闭塞颈内动脉的残余血栓或破裂斑块可顺血流进入颅内动脉(如大脑中动脉),发生新发脑梗死[7]。
目前,针对症状性非急性ICAO的手术方式主要有颅内外血管旁路移植术、颈动脉内膜切除术和血管内治疗。近年来,随着介入技术的成熟及器械的更新,血管内治疗已成为该领域研究的热点,但仍缺乏高级别循证医学证据的支持[1]。目前国内专家共识建议,对于药物治疗无效且合并严重血流动力学障碍的症状性非急性ICAO患者,可评估血管内再通治疗的可行性[8]。临床决策需综合考量患者年龄、闭塞近端残端形态、闭塞时间、闭塞位置(颅外段或虹吸段)、闭塞长度及远端血管反流情况等,进而制定个体化的血管内治疗方案[2]。一项Meta分析纳入了13项研究的528例慢性ICAO患者,亚组分析血管内治疗时机与血管成功再通(mTICI分级2b级或3级)率的相关性,结果显示,在发病1个月内实施血管内治疗的血管成功再通率可达78.6%(33/42),且并发症发生率仅为6.0%(3/50);当治疗时间延迟至发病后1~3个月时,血管成功再通率下降至63.5%(33/52),并发症发生率升高至14.8%(4/27);若发病后超过3个月再进行干预,血管成功再通率进一步降低至51.4%(18/35),而并发症发生风险则大幅攀升至27.7%(13/47)[9]。
慢性ICAO血管内治疗效果受闭塞后治疗时间影响可能与以下病理生理改变有关:长期闭塞可导致闭塞局部斑块钙化、变硬,增加了血管开通的技术难度;随着闭塞时间延长,血栓会不断延伸,导致闭塞段长度增加,治疗难度增大;此外,长期闭塞还可引起管腔结构塌陷,进一步增加血管内治疗的难度。在临床实践中,通常建议在发病2周后考虑血管内再通治疗,部分患者也可考虑在2周内实施早期血管内干预,这种个体化的治疗时机选择策略,有助于在保证安全性的前提下,为患者争取最佳的治疗效果[10]。
目前高分辨率MR血管壁成像已广泛用于ICAO患者血管再通治疗的术前评估,其可通过多种成像序列显示ICAO闭塞段的位置、长度、走行、管壁厚度及管腔内物质,可获得大量常规影像学检查难以提供的细节信息,包括斑块成分(如纤维帽、富脂质坏死核心、钙化)、斑块内出血、闭塞管壁强化特征等,对鉴别动脉粥样硬化性与非动脉粥样硬化性闭塞有重要价值[11]。血管再通治疗过程中,IVUS可精准测量与实时引导,了解闭塞段血管斑块及管腔情况,包括斑块近管腔内壁纤维帽情况、血栓负荷、坏死及钙化组织比例等信息,与高分辨率MR血管壁成像相比更具优势[12]。对于长节段狭窄病变,IVUS检查可提供关键的斑块特征信息,通过识别纤维帽破裂区域和易损斑块部位,指导术者精准选择支架置入位置,这种靶向置入策略不仅有利于有效重建正向血流,还可优化支架使用方案,减少支架置入数量。当IVUS评估显示闭塞段存在大量血栓负荷时,先行支架取栓或导管抽吸等血栓减容处理可能有利于降低术后支架贴壁不良和血栓脱垂等风险;IVUS还可评估支架形态、贴壁情况,为术者提供精确的支架调整依据,从而降低术后并发症发生风险,最终改善患者的长期临床预后[13]。
IVUS在颈动脉及颅内血管诊疗中的应用目前国内外尚无统一的临床应用标准和诊疗指南,现阶段临床实践主要借鉴冠状动脉病变的治疗经验,将其延伸应用于颈动脉血管病变的诊疗中。本例患者发病初期颈动脉超声和TCD显示右侧颈内动脉颅外段血流速度正常,TCD显示右侧颈内动脉虹吸段血流速度较对侧增快,提示右侧颈内动脉虹吸段中重度狭窄。发病6d后头颈部CTA提示血管影像学病情进展,颈内动脉完全闭塞,影响颈内动脉前向血流。决定血管内治疗策略的关键点为闭塞段的位置、管壁情况及闭塞段的血栓负荷,传统DSA因血管已完全闭塞,无法进行评估。该病例通过应用IVUS进行腔内影像学评估,证实微导丝全程位于血管真腔内,明确颈内动脉眼段、床突段管腔近似闭塞,血栓紧抱导管,床突段、海绵窦段局部重度狭窄伴低密度超声衰减斑块(脂池),岩段、破裂孔段管腔内长条状机化血栓。综合上述所见,本例患者发病机制为颈内动脉虹吸段狭窄基础上急性闭塞,血流淤滞,形成血栓,血栓向闭塞两端逐渐延续,因此治疗策略选择先于远端狭窄闭塞段应用球囊扩张血管成形,再应用近端球囊导引导管阻断前向血流,远端取栓支架联合抽吸导管将血栓完整取出,最后应用自膨支架覆盖闭塞段及血管夹层,闭塞颈内动脉成功再通,患者术后6个月随访预后良好。
Kumar等[14]纳入7例症状性ICAO患者,在症状发作的3~11d进行IVUS检查及血管内治疗(6例行支架置入术,1例行一期血管成形术),术中IVUS结果显示,5例患者伴有血栓,5例患者检测到纤维和纤维脂肪成分(3例可见钙化和脂质坏死核),对5例IVUS显示血栓负荷重者行机械取栓,术后3周~4个月随访,7例患者中5例预后良好(改良Rankin量表评分0~2分),提示IVUS检测结果可为亚急性或慢性ICAO患者的颈动脉血运重建提供重要参考信息。
综上所述,亚急性ICAO患者卒中复发风险高,病变复杂多样,血管内治疗难度大,治疗策略尚无统一标准。IVUS的核心优势在于其可在术中提供血管腔、血管壁和斑块的高分辨率成像,实时评估病变情况,弥补了DSA的局限性,术中IVUS的应用可为优化症状性非急性ICAO的血管内治疗策略提供参考和启示。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)