首页 > 医疗资讯/ 正文
摘 要
目的 探讨多学科诊疗(multidisciplinary team,MDT)模式联合达芬奇机器人手术治疗早期非小细胞肺癌的临床疗效。方法 回顾性纳入北部战区总医院胸外科2020年7月—2021年12月收治的经达芬奇机器人手术治疗非小细胞肺癌患者。根据是否采用MDT模式,将患者分为MDT 组和普通组,比较两组临床疗效。结果 共纳入187例患者,其中男81例、女106例,年龄63(56,67)岁。MDT 组85例,普通组102例。在同种手术模式下,与普通组相比,MDT 组术后并发症发生率更低(9.4% vs. 29.4%,P=0.017),手术时间更短[55(45, 61)min vs. 79(65,90)min,P<0.001],术中出血量更少[25(20,30)mL vs. 30(20,50)mL,P=0.029]。另外, MDT组患者术后第2 d胸腔引流量[270(200,350)mL vs. 215(190,300)mL,P=0.004]、术中清扫淋巴结组数[6(5,6)组 vs. 5(3,6)组,P=0.004]与枚数[16(13,21)枚 vs. 13(9,20)枚,P=0.005]显著优于普通组。两组患者在术后带管时间、术后住院时间等方面差异无统计学意义(P>0.05)。结论 MDT模式联合达芬奇机器人可进一步降低手术风险,改善患者的临床治疗效果,降低术后并发症发生率,加快患者康复。
正 文
根据病理学类型可将肺癌分为非小细胞肺癌(non-small cell lung cancer,NSCLC)和小细胞肺癌(small cell lung cancer,SCLC),其中NSCLC约占85%~90%。针对Ⅰ~Ⅱ期NSCLC首选外科手术。肺癌现已成为我国恶性肿瘤死亡的主要病因[1]。随着诊断和治疗模式的不断进步,多学科诊疗(multidisciplinary team,MDT)模式可以提供更准确的诊断及更精准的个体化治疗,患者从中受益,生存率提高[2-3]。达芬奇机器人(Da Vinci robot)具有高敏捷性和精确度的三维立体视野以及可360°旋转的机械臂操作系统,与传统胸腔镜相比具有明显优势,因此,达芬奇机器人手术逐渐在胸外科普及。我中心MDT成立于2020年7月,现已发展成为肺癌区域医疗中心。本次研究通过比较常规单一学科治疗模式以及经过MDT参与的行达芬奇机器人手术(robot-assisted thoracic surgery,RATS)的早期NSCLC患者的临床资料,探讨MDT与RATS结合在早期NSCLC患者手术治疗过程中的应用价值。
1 资料与方法
1.1 临床资料和分组
回顾性纳入2020年7月—2021年12月北部战区总医院胸外科收治的经RATS治疗的NSCLC患者。NSCLC均由术后石蜡切片及免疫组织化学染色确诊。根据是否采用MDT模式,将患者分为MDT组和普通组。MDT组患者入院后进行多学科讨论,治疗采用多学科讨论制定的方案,普通组采用单一学科诊疗模式。所有手术均由王述民教授团队使用达芬奇机器人系统完成。
1.2 纳入和排除标准
纳入标准:(1)术前常规检验包括血生化、凝血功能、传染病4项、粪便常规和血型未见明显异常;(2)术前检查包括肺功能、血气分析、腹部超声、头部CT和全身骨显像(骨发射计算机断层显像)未见肿瘤转移征象;(3)胸部CT或正电子发射计算机体层显像在锁骨上及对侧肺门或对侧纵隔未发现肿大淋巴结;(4)患者体力状态东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)评分为0~2分;(5)选择RATS治疗,并签署手术知情同意书。排除标准:(1)排除心、肺、肝、肾功能异常且不能完全耐受手术患者;(2)排除肺结核、良性肿瘤等疾病或其他远处转移等无法进行手术患者。
1.3 方法
1.3.1 术前准备
MDT组与普通组患者术前均行雾化吸氧,嘱患者进行术前心肺功能锻炼,控制基础疾病,戒烟至少1周。术前进行患者宣教,均禁食水12 h,术前30 min常规使用抗生素静脉滴注。MDT组患者术前经肿瘤科、胸外科、放疗科、放射诊断科、呼吸科、核医学科等MDT小组进行讨论,针对患者基本临床资料进行术中及术后风险评估,包括心脑血管系统以及呼吸系统可能会发生的并发症、术后并发症管理、术后康复策略、ⅠB期以上患者的后续治疗。普通组患者进行常规术前准备及护理。两组患者术后次日复查胸部X线片,术后第1 、3 d以及出院前复查血常规和血生化,针对特殊情况,必要时行其他相关检查。
1.3.2 手术方式
手术在全身麻醉下进行,患者取健侧卧位折刀位,取腋中线第7肋间2~3 cm小口作为辅助操作口,主要协助牵拉肺组织,放置吸引器和一次性直线切割吻合器以及拿取标本。根据病变部位不同,于腋后线第7或第8肋间置入机器人3D镜头,肩胛线第7肋间或第8肋间、腋前线第5肋间分别取1 cm小口作为机械臂操作孔。两组患者根据术中快速冰冻病理回报情况进行系统淋巴结清扫,左侧为3~7、9~12组淋巴结,右侧为2~4、7~12组淋巴结。术中常规进行液体量补充。
1.3.3 观察指标
围术期指标:(1)手术时间,(2)术中出血量,(3)术后胸腔引流量,(4)术后引流管留置时间,(5)清扫淋巴结组数与枚数,(6)术后住院时间。
术后相关并发症:(1)胸腔积液:直立位胸部X线片显示患者肋膈角变钝或胸部CT和超声提示胸腔大量液体;(2)肺部漏气:胸腔闭式引流瓶有持续性气体溢出或电子胸腔引流瓶流量持续性增大;(3)肺部感染:白细胞计数>10×109/L或<3.5×109/L、发热咳痰并伴呼吸急促等症状;(4)切口延迟愈合:愈合等级为Ⅱ乙、Ⅱ丙。
出院指标:(1)患者不需要静脉液体或支持治疗;(2)患者可独立下床活动,达到入院前水准;(3)患者视觉模拟评分0~4分;(4)出院前1 d复查胸部CT、血常规及血生化等各项指标均正常。
1.4 统计学分析
采用SPSS 26.0软件进行统计学分析与制图。满足正态分布的计量资料以均数±标准差(x±s)描述,组间比较采用独立样本t检验;非正态分布的计量资料以中位数和上下四分位数[M(P25,P75)]描述,组间比较采用Mann-Whiney U检验。计数资料以例(%)描述,组间比较采用χ2检验。P≤0.05为差异有统计学意义。
1.5 伦理审查
本研究已经通过中国人民解放军北部战区总医院医学伦理审查委员会批准,批准号:伦审(2022)105号。
2 结果
2.1 患者一般资料比较
共纳入187例患者,其中MDT组85例,普通组102例。MDT组和普通组患者的基线资料如年龄、性别、吸烟史、肿瘤部位、病理类型以及病理分期差异均无统计学意义(P>0.05);见表1。
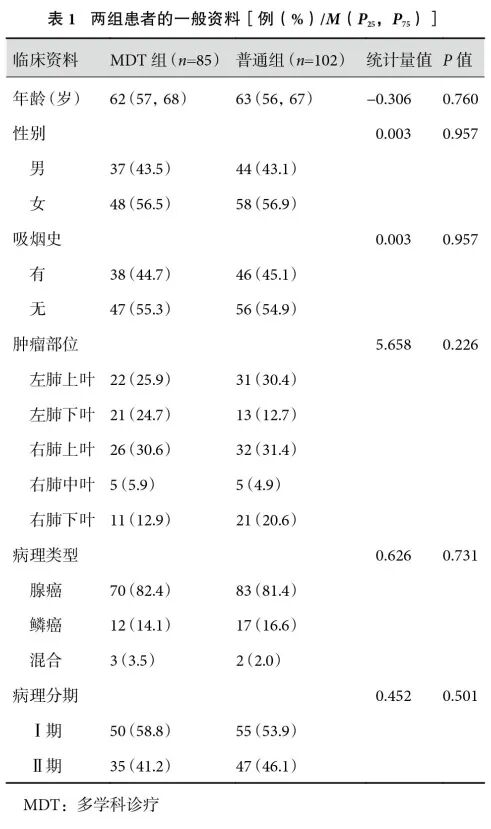
2.2 围术期结果比较
两组患者均顺利完成手术,围术期内无死亡病例。两组患者手术时间、术中出血量、术后第2 d胸腔引流量、清扫淋巴结组数与枚数差异有统计学意义(P<0.05),MDT组优于普通组。术后胸腔引流管留置时间、术后住院时间差异无统计学意义(P>0.05);见表2。
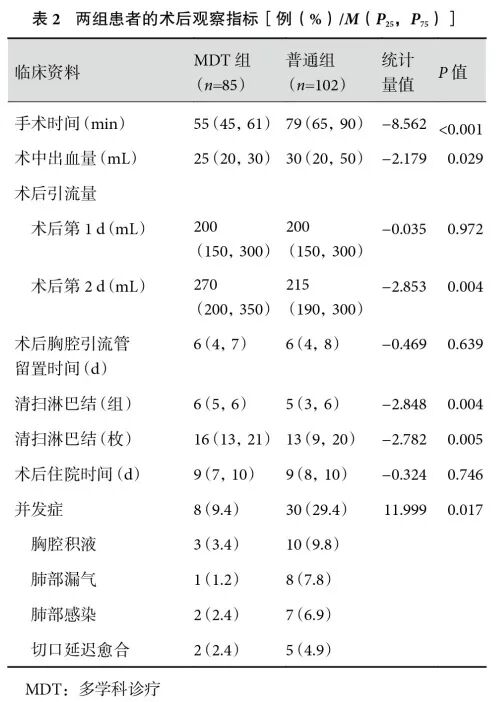
术后并发症方面,MDT组胸腔积液、肺部漏气、肺部感染、切口延迟愈合等术后并发症发生率较普通组明显降低(9.4% vs. 29.4%,P=0.017);见表2。
3 讨论
2022年初,中国国家癌症中心发布了2016年我国癌症发病率与死亡率的统计数据[4],这项高质量数据分析为我国癌症特征研究提供了最为详细的流行病学资料。数据表明,无论男性还是女性患者,肺癌依然是最常见的癌症死亡原因。近年来随着高分辨率CT大量普及应用,早期肺癌的诊断日益增多。越来越多的肺癌患者追求更长的生存预期以及更高的生活质量(quality of life,QoL)。临床上针对肺癌患者实施MDT对延长患者总生存(overall survival,OS)和无病生存(disease-free survival,DFS)尤为重要。
20世纪60~70年代,美国安德森肿瘤中心开展了一项关于乳腺肿瘤的多学科讨论;英国卡尔曼教授于1995年最早提出MDT概念[5]。MDT模式和传统会诊模式有显著不同,MDT模式是一个由多学科专家组成(2个以上专科成员),以患者为中心,针对疾病开展临床病例讨论,共同制定个体化、规范化最佳疾病解决方案,继而多学科联合执行的一种诊治模式[6]。MDT主要在于提早预判问题并进行系统干预,评估诊疗效果,及时调整治疗方案。MDT的诊疗模式充分考虑到患者的个体差异以及肿瘤的异质性,在保证科学诊疗方案实施的同时,也充分考虑到对患者的实用性和公允性,有效延长肺癌患者的OS,并提高QoL[7]。
我中心肺癌MDT成员一般由肿瘤科、胸外科、放疗科、放射诊断科、呼吸科、核医学科等专业人员构成。一般由患者提出申请,经医师确认后,将患者相关病历资料上报至肺癌MDT协调管理人员,并准备PPT资料,邀请并通知MDT专家组参与MDT会议。组成成员通过对患者的病史、临床影像学资料和病理学等检查结果进行审查并对患者的病情进展作出预测[8-11]。MDT讨论综合了内外科专家从不同角度作出的治疗选择,MDT讨论不仅包含个体化手术治疗方案,还包括围手术期内的用药、抗感染、营养支持以及术后康复,使患者得到精准个体化医疗,其中若术后病理回报ⅠB期以上患者,在术后辅助治疗和用药选择方面进行综合考虑和决定[8,12];见图1。由多学科专家共同针对患者的手术路径、切除方式与范围进行个案分析,避免术中意外发生,结合各种治疗手段,达到互补作用。患者得到最为高效的治疗措施,达到精准切除病变的同时,进一步缩短手术时间,减少创伤。相关研究[13-15]表明,缩短术中手术麻醉时间,对患者术后康复起到至关重要的作用。本研究表明,MDT组患者术中出血量、术后第2 d引流量、术中清扫淋巴结组数与枚数显著优于普通组。我中心针对RATS治疗Ⅰ期NSCLC的研究[16]结果表明,患者8年OS率和DFS率分别为76.9%和82.6%,且淋巴结清扫组数及枚数是患者术后OS及DFS的影响因素。
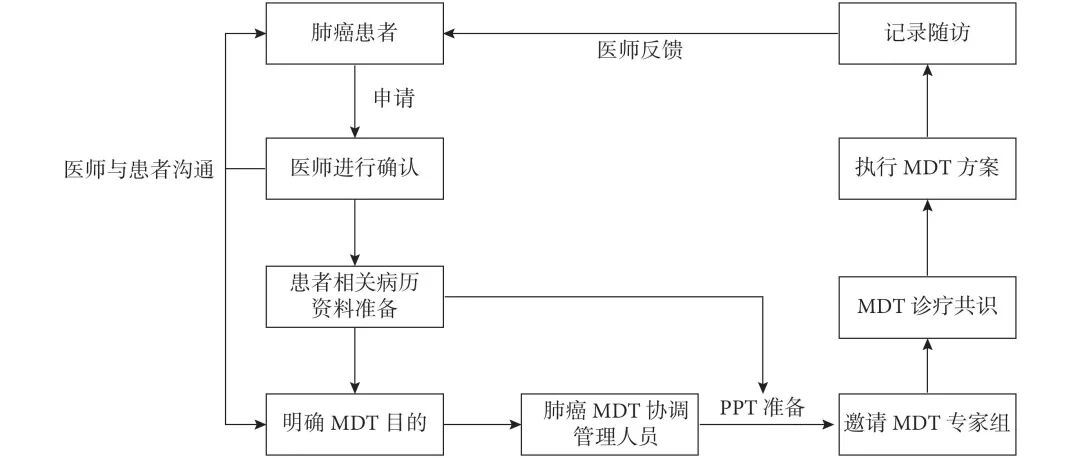
图1 多学科诊疗(MDT)流程图
术后并发症方面,与普通组相比,MDT组术后并发症发生率更低。导致术后并发症的原因多种多样,相关研究[17]指出,高龄患者、术前基础疾病、手术时间、术中出血量等均是其危险因素。胸外科手术因其特殊性,常规于术后放置胸腔引流管,引出胸腔积液和残余气体,恢复胸膜腔内压从而促进肺复张。由于胸腔引流管与外界相通,随着置管时间延长,进一步增加胸腔肺部感染率。肺漏气与患者肺组织质量和状态以及切割结扎不彻底有关。机器人机械臂对患者肺组织的牵拉程度较小,因此对于因器械导致患者肺组织破坏过多的情况在本次研究中不予考虑。因受样本量和住院资料限制影响,本研究未进行患者满意度调查且仅进行了短期随访,后续本研究将进一步延长随访时间。
国内肺癌诊治水平持续提升,现已步入肺癌精准治疗、个性化综合全程管理模式的时代。基于患者的客观数据以及循证医学数据,依托MDT全程管理模式,最大程度延长患者生存期,提高QoL。遵循MDT管理模式,与RATS相结合,为患者提供最优解决方案,达到最终目标。随着MDT诊疗模式被肿瘤学界学者认同[18-20],单一模式治疗手段的局限性日益显现。对肺部肿瘤高危人群进行筛查,对早期肺癌患者及时进行干预,持续提升肿瘤治疗疗效。相信在未来,诊疗一体以及全程综合管理模式会给肺癌患者的长期生存带来明显改善。
利益冲突:无。
作者贡献:丁仁泉与成名共同提出研究目的,书写研究设计,撰写和修改论文初稿;成名负责数据采集、分析及解释,校对论文等;徐惟对研究设计提出修改意见,指导方法等;吴琼、王菲菲、王月、胡博潇负责文献检索,监督研究过程等;王述民负责论文审查、质量把控等。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)