首页 > 医疗资讯/ 正文
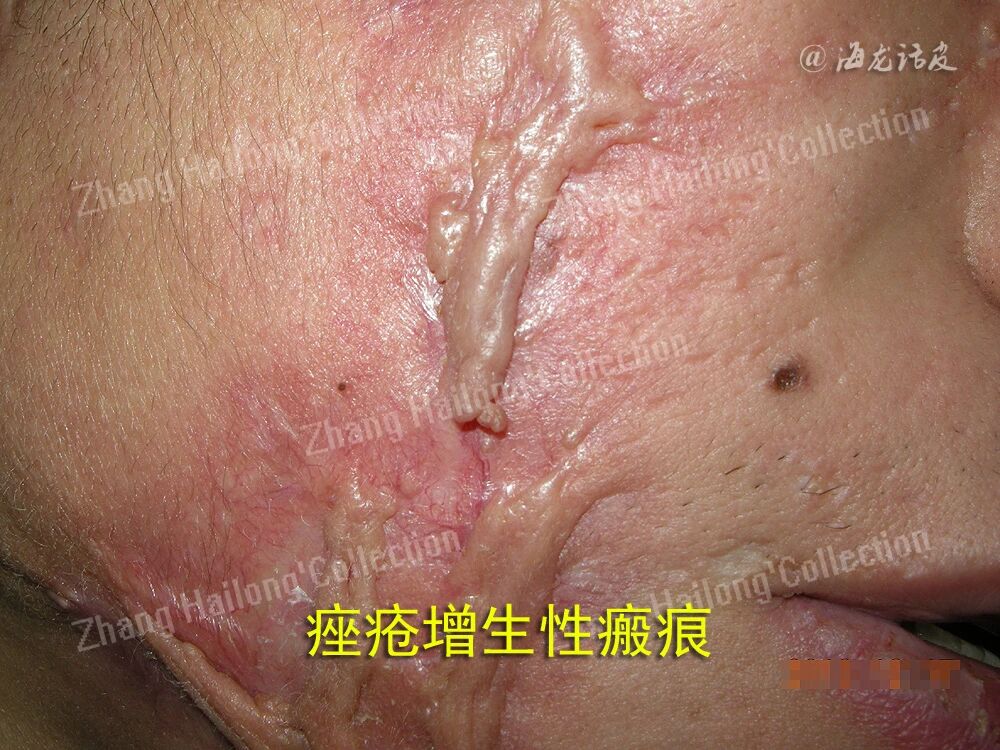
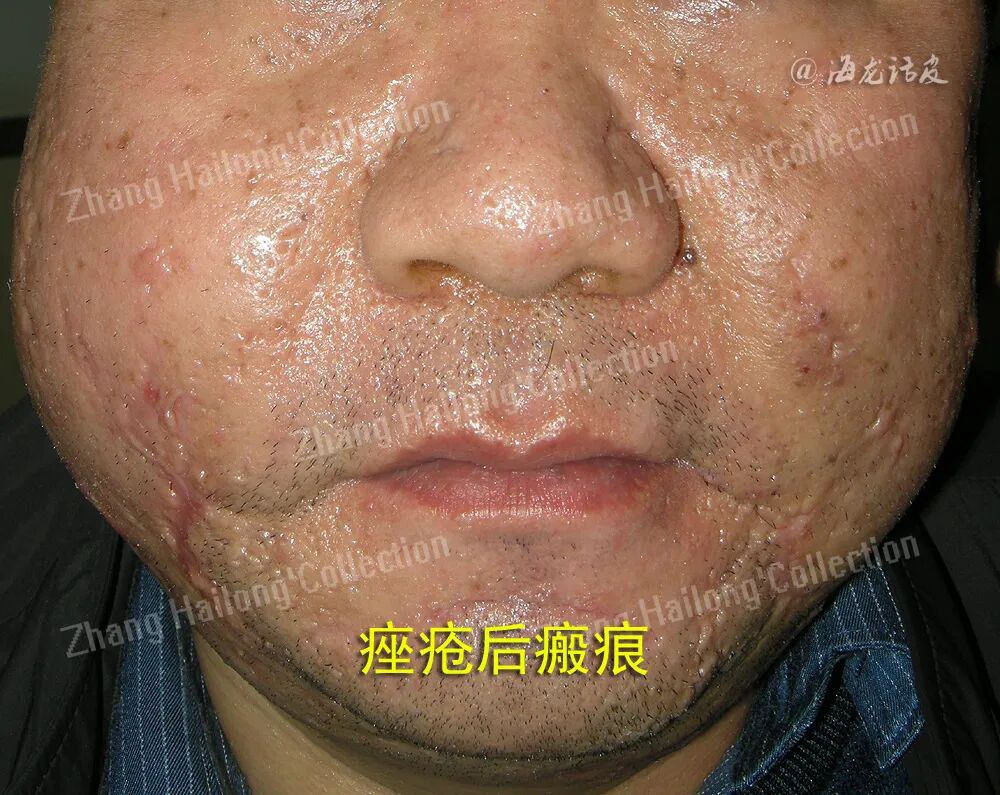
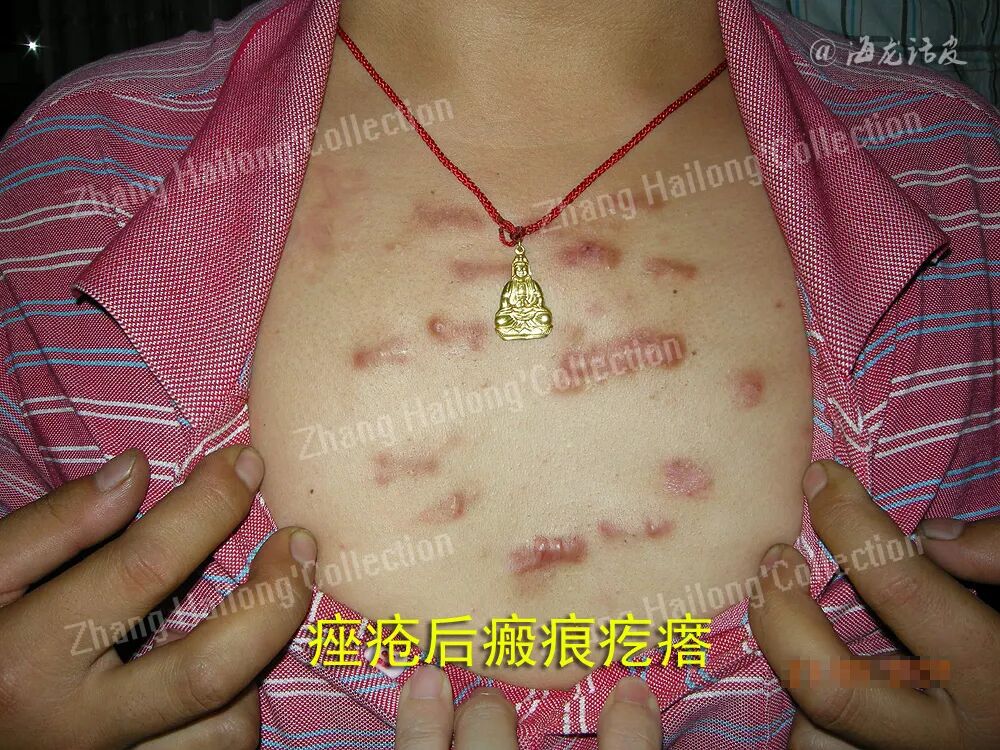
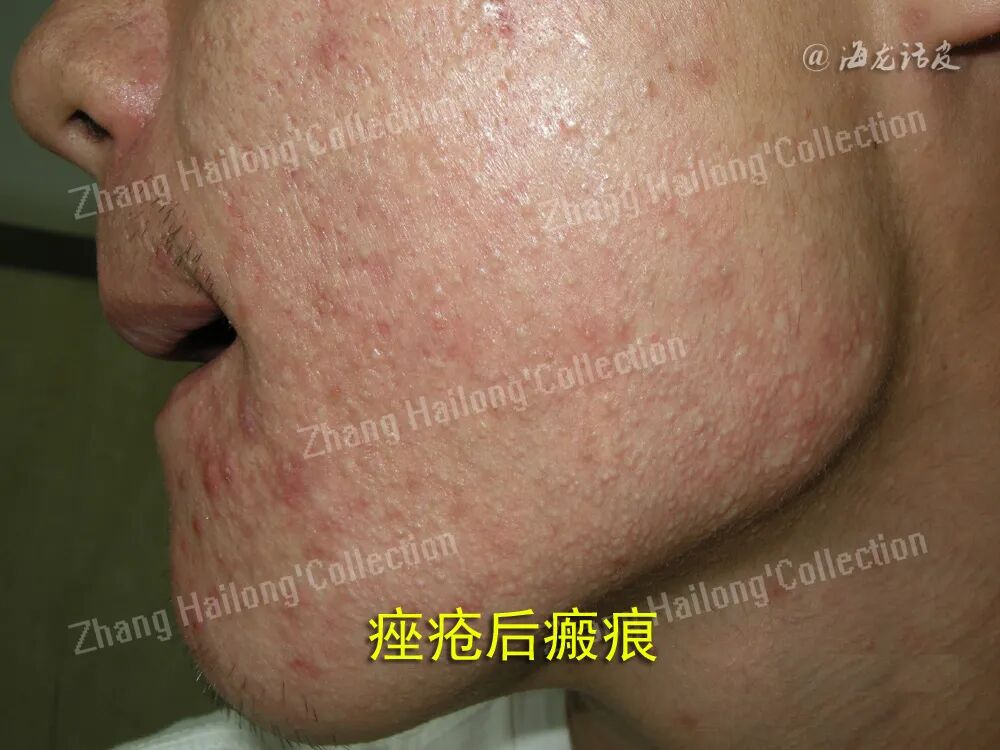
痤疮瘢痕是痤疮常见的后遗症之一。流行病学调查显示,约有 43%的痤疮患者会留下瘢痕,痤疮瘢痕的发生率与痤疮的严重程度呈正相关。痤疮瘢痕分为萎缩性瘢痕和增生性瘢痕,还有可能出现瘢痕疙瘩。萎缩性瘢痕是最常见的痤疮瘢痕类型,其有3种类型:冰锥型、滚轮型和厢车型,它们的深度和宽度不同,横截面也不同,不同类型的萎缩性瘢痕可以出现在同一患者身上。而增生性瘢痕和瘢痕疙瘩更常见于肤色较深的人,主要发生在躯干和下颌。目前,痤疮瘢痕很难治愈。因此有必要进一步研究,以了解痤疮瘢痕的致病因素和发病机制,并选择适当的治疗方案。
致病因素
1、痤疮丙酸杆菌:
痤疮丙酸杆菌是一种厌氧革兰阳性病原体,可伺机感染皮肤,通常是皮肤微生物群的正常组成部分。痤疮丙酸杆菌在炎症性痤疮的发病过程中起着至关重要的作用。痤疮丙酸杆菌菌株可激活皮肤先天免疫反应,但其诱导炎症因子释放的能力存在显著菌株依赖性差异。痤疮丙酸杆菌通过改变先天免疫相关标志物的基因表达、调节蛋白质表达以及选择性改变细胞因子、基质金属蛋白酶(matrix metalloproteinases,MMPs)和基质金属蛋白酶组织抑制因子(tissue inhibitor of metallopmteinases,TIMPs)的分泌来影响痤疮瘢痕的形成。
2、基因多态性:
目前,有关痤疮瘢痕发病机制的基因研究很少,但目前已明确的是,细胞因子相关基因的异常表达与痤疮瘢痕的发生和发展具有相关性。Gupta等发现MMP-2和TIMP-2基因存在单核苷酸多态性,但并不会导致痤疮或痤疮后萎缩性瘢痕的易感性增高。在增生性痤疮瘢痕患者中,MMP-2的CC基因型(-1306C/T)频率明显更高,这一结果表明CC基因型与增生性痤疮瘢痕之间存在显著关联。然而,TIMP-2-418G/C(rs8179090)多态性与痤疮瘢痕的发生和严重程度之间没有发现明显的关联。
Wen等研究发现,位于启动子区域的TIMP-2(rs4789932)特定基因变异与痤疮瘢痕发病风险的增加有关。研究表明,SNP rs4789932的C等位基因与痤疮瘢痕的高患病率密切相关[OR(95%CI):1.23(1.10~1.37)],此外中国汉族患者痤疮瘢痕程度与该单核苷酸多态性之间存在明显相关性。Mohammed等发现,在TIMP-1(372C/T)CT和TT基因型的女性痤疮患者中,77.5%有背部不适症状,并形成了痤疮瘢痕。这些研究表明,存在TIMP-1(372C/T)基因多态性的痤疮患者更易发生痤疮瘢痕。Yang等对患有严重寻常痤疮(包括痤疮瘢痕)的中国汉族患者进行研究,结果CYP21A2基因的2个SNPs rs6474(p.Arg102Lys)(P=0.001)和rs6465(P=0.025)与中国汉族人严重痤疮显著相关。CYP19A1基因中rs8023263的GT型(P=0.037)和rs2470152的CT型(P=0.007)也与重度寻常痤疮有关;对单倍型的分析表明,男性患者中最常见的是CYP21A2基因的AGG单倍型,另一方面,具有AGA单倍型的男性患严重寻常痤疮的风险增加。
3、免疫因素:
痤疮瘢痕是痤疮发炎时皮脂腺毛囊内形成的伤口异常修复的结果。Holland等对痤疮瘢痕患者的免疫反应进行了相关研究,结果显示无瘢痕的患者早期皮损中CD4+T淋巴细胞、巨噬细胞和朗格汉斯细胞数量显著增加,细胞招募在伤口重塑48h后达到最高峰,随后白细胞数量减少,血管活动恢复正常。在伤口愈合过程中,血管生成持续增加。在非瘢痕体质患者的早期病变中,细胞浸润是大量的、高度活跃的,其特点是记忆T淋巴细胞数量有限,非特异性反应占主导地位。然而随着皮损的消退,这种反应逐渐减弱。
另一方面,痤疮瘢痕患者表现出的主要是靶向免疫反应,这种反应最初是有限和低效的,但在皮损愈合时变得更加强大和活跃。巨噬细胞的大量存在是造成这种反应的主要因素,淋巴细胞和巨噬细胞会释放多种细胞因子和生长因子,进而影响真皮成纤维细胞的募集、繁殖和特性。这反过来又会影响成纤维细胞的功能,如伤口的修复和重塑,而这两者都是瘢痕形成的重要因素。这可以理解为由抗原引发的长期迟发型超敏反应,愈合组织中这种过度的炎症会导致瘢痕形成。Carlavan等的研究结果与Holland等一致,研究发现在人工诱发丘疹48h后,易形成瘢痕的患者和不易形成瘢痕的患者免疫反应相当,此外不易形成瘢痕的患者丘疹中与脂质代谢相关的皮脂腺标志物表达暂时减少,3周后恢复到正常水平;另一方面,易形成瘢痕的患者中,这些标志物显著减少,而且在3周后丘疹中仍然存在,此外还有明显的B淋巴细胞浸润。这些结果表明,炎症的初始阶段、痤疮患者正常表皮中先天性免疫的激活水平与瘢痕形成之间存在联系。
4、预防及早期治疗:
早期预防及治疗对于痤疮瘢痕的形成极为重要。研究发现,83%的瘢痕来源于红斑或色素沉着等炎症后病变,16%的瘢痕直接由丘疹或脓疱发展而来。丘疹持续时间是瘢痕形成的核心因素,进展为瘢痕的丘疹平均持续10.53d,显著长于未形成瘢痕的丘疹。28.5%的原发性皮损在2个月内进展为红斑或色素沉着,这些炎症后病变是瘢痕形成的主要中间阶段。红斑是瘢痕形成的早期标志,需在炎症阶段及时干预以阻断瘢痕进展。痤疮瘢痕的本质是炎症驱动的真皮损伤与修复失衡,应针对丘疹和红斑进行快速抗感染治疗,缩短炎症持续时间,以最大程度降低痤疮瘢痕发生率。
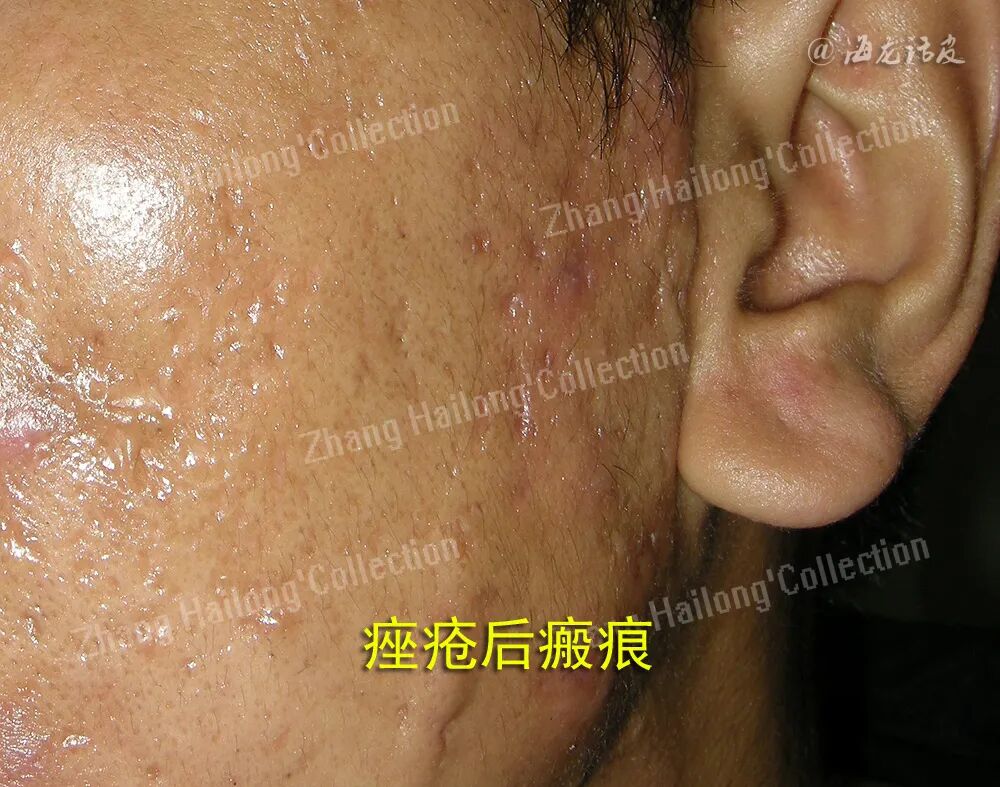
发病机制
1、转化生长因子(transforming growth factor,TGF):
TGF-β蛋白有3种不同的形式,即TGF-β1、TGF-β2、TGF-β3。3种TGF-β异构体是细胞分化、迁移、增殖和基因表达的核心调节因子,与修复和纤维化反应有关。研究表明,TGF-β1通过促进成纤维细胞的生长、胶原蛋白的生成和防止细胞外基质的分解,在瘢痕的形成中发挥着至关重要的作用。TGF-β1诱导的趋化作用会增加成纤维细胞向伤口部位迁移,并发生肌成纤维细胞的转化,这一过程负责弹性纤维的沉积和伤口闭合。TGF-β3在伤口闭合和真皮重塑方面发挥着拮抗作用。Yang等发现,与其他类型的增生性瘢痕相比,增生性痤疮瘢痕中的TGF-β3升高,而TGF-β1与正常组织无异,TGF-β1后的通路却得到了加强。参与TGF-β1正常途径的分子Smad2和Smad4结合成一个复合物,直接附着在细胞核中的基因启动子上。这种附着会导致胶原蛋白过度增生。TGF-β/Smad信号通路的长期激活会导致成纤维细胞和肌成纤维细胞受到持续刺激,这对异常瘢痕中胶原蛋白的过度生成至关重要。Moon等研究发现,TGF-β1信号通路通过介导核因子-κB(nuclear factor kappa B,NF-κB)p65的活化,抑制过度炎症反应,进而促进萎缩性瘢痕形成。
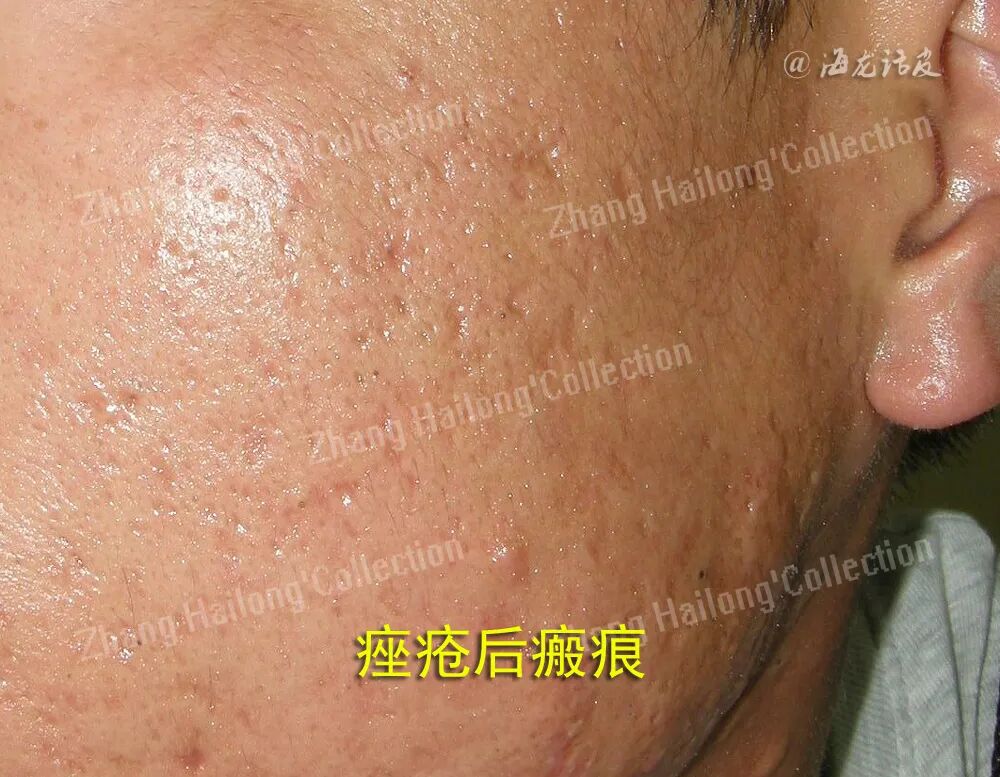
2、MMPs:
胶原蛋白重塑是组织修复的最后阶段,由诱导损伤的MMPs和对抗损伤的TIMPs调节。当MMPs与TIMPs比例较低时,就会形成萎缩性瘢痕,相反,当二者比例较高时,就会形成增生性瘢痕。MMPs和TIMP是分解细胞外基质的主要分子机制,而巨噬细胞在调节细胞外基质方面起着至关重要的作用。虽然巨噬细胞、MMPs和细胞外基质之间的相互作用有助于细胞外基质分解和纤维化的消退,但随着纤维化的发展,细胞外基质沉积会 持续存在,从而加重病情,并可能使其永久化。MMPs能够分解纤维化中过多的细胞外基质并扰乱正常排列,导致组织损伤并加重纤维化。由于存在促纤维化因子,巨噬细胞、MMPs和细胞外基质之间的相互作用可能会导致细胞外基质在纤维化区域堆积。
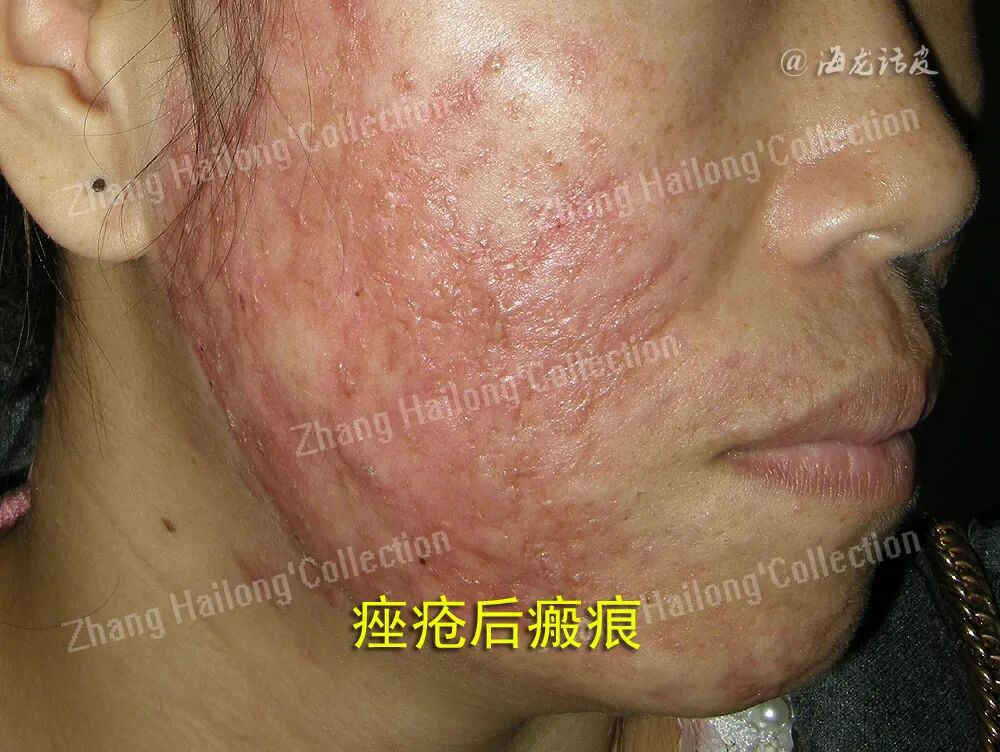
MMPs在瘢痕纤维化过程中所起的作用各不相同,如在肌肉损伤情况下,MMP-10似乎会促进胶原蛋白的积累,但在普通皮肤伤口中则有助于 瘢痕的消退。不规则的血管生成会阻碍伤口愈合,导致瘢痕形成。MMPs通过降解基底膜和细 胞外基质成分促进血管生成。基底膜破裂使内皮细 胞从原有的血管转移到新形成的血管。血管生成涉及释放附着在细胞外基质上的成分并提高其生物利用率的重要机制,其中MMP-9起着至关重要的作用。MMPs还可以释放血管内皮生长因子(vascular endothelial growth factor,VEGF),促进现有毛细血管产生新的毛细血管,同时增加其通透性。不受调节的血管生成会阻碍伤口愈合,导致瘢痕形成。不过,MMPs也可以通过水解纤溶酶原释放血管生成素,并通过水解XVIII型胶原释放内皮抑素,从而抑制血管生成。
3、VEGF:
伤口在修复和再生过程中,形成新的循环系统是实现完全愈合的关键,可为营养物质的运输、氧气的供应和炎症的消退创造有利的环境。血管新生是伤口愈合处于活跃阶段的重要标志,将最初的炎 症阶段与随后的重塑阶段连接起来,3个阶段间有着错综复杂的联系。VEGF是一种生长因子,在促进新血管生成方面发挥着重要作用。它能刺激细胞分裂,防止内皮细胞死亡,改善血管通透性,促进细胞迁移。研究发现,VEGF对细胞外基质蛋白水解的调节具有重要影响,而细胞外基质蛋白水解是血管生成的关键环节。VEGF的表达水平在瘢痕疙瘩组织及其产生的成纤维细胞中比正常皮肤组织 更高。VEGF通过参与mRNA的表达和蛋白质合成,使瘢痕疙瘩成纤维细胞中血浆纤溶酶原激活抑制剂-1上调,而血浆纤溶酶原激活抑制剂-1过表达可能是导致瘢痕疙瘩和组织纤维化的部分原因。VEGF能增加血管通透性,在伤口愈合过程中促进肉芽组织不断形成。VEGF还通过调节血管内皮细胞中纤溶酶原激活剂、尿激酶受体和血浆纤溶酶原激活抑制剂-1的表达和功能,影响细胞外基质新陈代谢。这些研究表明,VEGF可能会破坏细胞外基质平衡, 导致降解减少、堆积过度,从而促进瘢痕的形成。
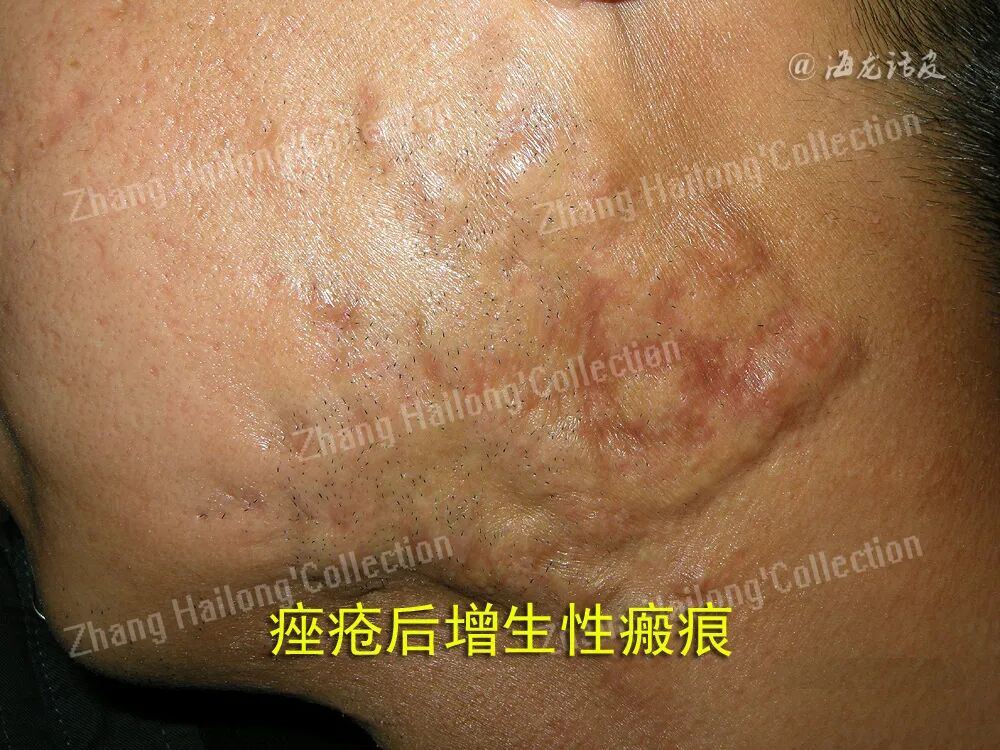
治疗
1、激光治疗:
剥脱性点阵激光能够引起皮肤深层的广泛变化,但需要相当长的恢复期,治疗后的不良反应包括长期红肿、创面渗液和结痂。剥脱性点阵激光的原理是向皮肤发射聚焦波长的光线,加热表皮中的水分子并使其蒸发,导致皮肤脱皮。激光的深度决定了汽化区以下的热损伤程度,这种损伤会刺激真皮细胞产生过量的胶原蛋白,从而显著加剧皮肤老化进程,并促进皱纹形成、色素沉着及瘢痕增生等病理改变。常见的剥脱性点阵激光有CO2(波长10600nm)和Er:YAG(波长2940nm)激光。CO2激光发出波长为10600nm的激光辐射,这种激光以水分子为靶色基,通过选择性光热作用产生治疗效果,以防止对深层组织造成损伤。Er:YAG激光通过消融组织发挥作用,这得益于它对水的强大亲和力。波长为2940nm的Er:YAG激光对水分子的亲和力比CO2激光更强,这既能准确切除组织,又能降低热损伤的风险。
激光的吸收特性决定了热能的穿透和分散程度,从而使能量以热量的形式消散,帮助组织重塑。CO2激光的优点是组织穿透力更强,可显著修复严重的痤疮瘢痕。Er:YAG激光则是一种更温和的治疗方案,可减少炎症后色素沉着风险。剥脱性点阵激光常用于浅厢车型、滚轮型萎缩性痤疮瘢痕的治疗。非剥脱性点阵激光主要包括Er:Glass激光、 Nd:YAG激光和脉冲染料激光等。它们产生的波长在可见光或红外线光谱范围内,能激活Ⅰ型和Ⅲ型胶原蛋白和弹性纤维。非剥脱性点阵激光的优点是能够将能量传送到真皮层,而不会对表皮层造成损伤,可以减少不良反应,缩短康复时间,但临床改善的程度有限,患者需要接受多次治疗。Er:Glass激光常用于轻度的萎缩性痤疮瘢痕。Nd:YAG激光、脉冲染料激光具有减少微血管密度、促进胶原蛋白降解及组织重塑的作用,可显著改善痤疮瘢痕红斑症状、降低瘢痕厚度并增强皮肤延展性,现已成为红斑性增生性瘢痕和瘢痕疙瘩患者的常规治疗手段。
2、药物治疗:
药物治疗痤疮瘢痕的目标主要是减少瘢痕的形成,改善外观,并促进皮损愈合。早期可以通过口服药物改善皮脂分泌,抑制炎症反应来减少痤疮的形成,防止痤疮瘢痕加重。常用口服药物如四环素类抗生素、异维A酸均存在显著不良反应,四环素类需关注骨骼发育及光敏性,而异维A酸需警惕精神神经风险与致畸性,临床使用应严格遵循适应证和剂量规范。局部外用药物如硅酮凝胶,可以减轻瘢痕的红肿,促进皮损修复,减轻瘢痕厚度。注射药物如类固醇注射,可以减少瘢痕增生,减轻局部炎症反应,改善瘢痕外观。肉毒毒素可降低局部肌肉张力,抑制TGF-β1表达,阻止成纤维细胞增 殖并控制胶原蛋白的堆积。药物治疗对萎缩性瘢痕的改善效果有限,主要用于增生性痤疮瘢痕、瘢痕疙瘩的预防及形成。药物治疗的作用机制单一、 透皮效率低及无法实现结构重塑,目前主要作为痤 疮瘢痕治疗的辅助手段。
3、生物疗法:
富血小板血浆是一种由患者自体血浆制成的高浓度血小板血浆,还包括多种生长因子,如血小板衍生生长因子、TGF、VEGF和类胰岛素生长因子。 这些生长因子能促进组织重塑,并通过吸引巨噬细胞、增加胶原蛋白合成和促进组织再生来加速伤口愈合。Ibrahim等研究发现,富血小板血浆与微针联合治疗各种类型的萎缩性瘢痕比单独使用微针更有效、更安全,治疗次数也更少。富血小板血浆联合CO2点阵激光疗法治疗痤疮瘢痕效果好,并缩短了红斑和水肿持续时间。富血小板纤维蛋白的出现解决了富血小板血浆需添加抗凝剂、无法形成稳定纤维支架、生长因子释放不持久等局限性,该改良型血小板浓缩物能持续释放更高浓度的生长因子,为组织再生提供优化的微环境。富血小板血浆不推荐单独使用,主要是用于剥脱性点阵激光等治疗萎缩性痤疮瘢痕时的辅助手段。
4、填充疗法:
透明质酸是细胞外基质的重要组成成分,属于短效填充剂,当填充效果不理想或出现并发症时,透明质酸酶会将其溶解,从而降低过敏反应的风险,提高安全性。临床通常用来填充凹陷性瘢痕,不过效果一般仅持续1年左右。此外,研究表明与传统的交联透明质酸填充剂相比,高分子量和低分子量透明质酸复合物有更好的改善效果。聚左旋乳酸 是一种半永久性填充剂,其作用机制是通过包裹结缔组织引起异物反应,Ⅰ型和Ⅲ型胶原纤维大量增加,真皮层逐渐增厚,这种机制会导致结节,因此要在骨膜而不是口周注射,填充效果可维持2年左右。自体脂肪与合成填充材料不同,具有取材容易、无排异、无过敏等优点,但脂肪的存活率不稳定,往往需要多次注射才能达到满意的效果。通过机械乳化与梯度离心处理人体脂肪组织,可提取富含脂肪干细胞的凝胶状物质,即脂肪干细胞胶。与注射自体脂肪相比,注射脂肪干细胞胶炎症更少,肿胀更轻,存活率更高,效果也相对稳定。填充疗法作为容积恢复性治疗手段,临床主要用于累及深层组织的广泛性萎缩性瘢痕,尤其对具有典型形态特征的滚轮型和厢车型萎缩性瘢痕,通过注入填充剂改善容积缺失和轮廓异常。
5、化学剥脱术:
化学剥脱术是指通过破坏表皮或真皮层来实现皮肤脱落、再生和重塑。不同的药剂有不同的换肤深度,对于浅表萎缩性痤疮瘢痕和炎症后色素沉着痤疮瘢痕,建议采用浅表化学剥脱治疗。水杨酸和甘醇酸为常用的表层剥脱剂,能去除粉刺,抑制皮脂形成,对炎症性痤疮有显著抗炎作用。Ho等使用浓度为70%的三氯乙酸对53例萎缩性痤疮瘢痕进行了皮肤瘢痕化学重建治疗,66%的患者有效率超过 50%。三氯乙酸可实现可控的真皮中层剥脱,有效改善萎缩性痤疮瘢痕,但易留下色素沉着,只建议局部使用。
6、外科治疗:
磨削术是指通过机械方式重新打磨皮肤,使残留细胞重新上皮,从而产生胶原蛋白,通常磨削深度可达真皮乳头层。对于较深的瘢痕,将磨削深度调整到真皮网状层可能会导致新瘢痕形成,并加剧术后红斑和疼痛。微晶磨削术较传统磨削术更为温和,其通过向表皮高速喷射氧化铝微晶颗粒实现可控的角质剥脱,并刺激真皮胶原新生。该技术有效避免了磨削术的显著风险,包括永久性色素脱失、肥厚性瘢痕形成及创面感染。环钻术通过将弯曲刀片垂直插入皮肤全层,抵达皮下脂肪组织,完整切取圆柱状脂肪柱。组织提取术适用于增生性痤疮瘢痕和瘢痕疙瘩;组织提升术适用于边缘锐利清晰、基底外观正常的冰锥型和厢车型痤疮瘢痕;组织移植术适用于营养不良、色素沉着、深层冰锥型痤疮瘢痕,如果切除后仍有残留毛囊,会增加日后感染的风险。皮下剥离术通过将钝针插入皮下层,以扇形振荡运动离断纤维粘连束,实现瘢痕组织的机械松解,并在切断处形成血凝块,血凝块纤维化阻止了组织间的连接,也起到了刺激结缔组织再生的作用,主要用于治疗滚轮型萎缩性瘢痕,但对冰锥型和厢车型萎缩性瘢痕也有部分疗效,可能需要多次治疗才能达到满意的效果,不良反应包括暂时性瘀斑、肿胀、出血、感觉异常和炎性丘疹。
结语
痤疮瘢痕的形成因素众多,探索痤疮瘢痕的发病机制和病因,有效预防痤疮瘢痕的发生发展,降低痤疮瘢痕的发病率,对患者的工作生活和生活质量起到积极的作用。不同的治疗方法各有利弊,可单独或联合治疗不同类型的痤疮瘢痕。目前,对痤疮瘢痕的研究仍处于初级阶段,需深化对痤疮瘢痕病因和发病机制的研究,以找到有效的预防和治疗策略及方案。
参考文献:
1.潘星宇,张正中.痤疮瘢痕研究进展[J].实用皮肤病学杂志,2025,10(18):370-375.
2.中华医学会医学美学与美容学分会激光美容学组,中华医学会皮肤性病学分会美容激光学组,中国医师协会美容与整形医师分会激光学组.中国痤疮瘢痕治疗专家共识(2021)[J]. 中华皮肤科杂志 , 2021, 54(9): 747-756
3.Jin Z, Song Y, He L.A review of skin immune processes in acne[J]. Front Immunol, 2023, 14: 1324930.
4.其他文献略。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)