首页 > 医疗资讯/ 正文
病史介绍
女性,56岁,因“腹痛、腹胀20+天,加重6天”入院。
辅助检查
下腹部CT(图1):
盆腔不规则混杂密度影,右侧约88×46mm,左侧约64×60mm,密度不均匀,边界不清,双侧附件结构显示不清,增强扫描明显不均匀强化,病变与子宫分界不清。考虑盆腔占位性病变,恶性肿瘤(卵巢来源可能性大),病变侵犯子宫。

图1 下腹部CT平扫+增强:盆腔见不规则混杂密度影,密度不均匀,边界不清,双侧附件结构显示不清。
组织病理活检1、大体肉眼观:
卵巢内见不规则结节性肿物(图2),70×68×36mm,有纤维包膜,切面灰黄、实性、均质,质地稍韧,部分区域有出血坏死,可见肿瘤累及输卵管。子宫浆膜面及子宫内膜均可见弥漫大小不一结节样肿物,伴出血及坏死。
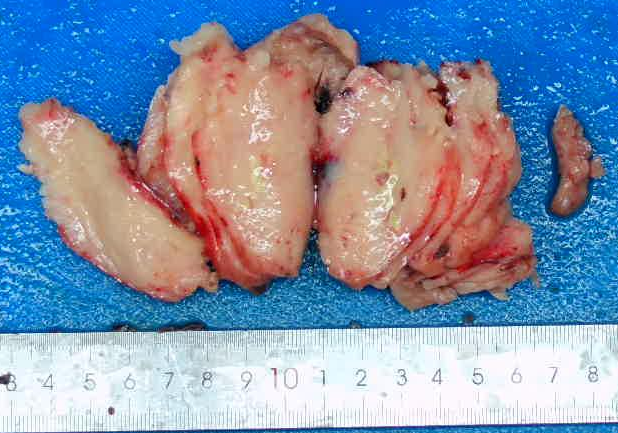
图2 肉眼所见,左卵巢内见不规则结节性肿物,切面灰黄、实性、均质,质地稍韧。
2、镜下观:
镜下所见,卵巢病变中,低倍镜下(图3)正常卵巢组织消失,被弥漫分布的肿瘤所取代,中倍镜下(图4)肿瘤细胞呈弥漫片状生长,多灶区域凝固性坏死;高倍镜下(图5)瘤细胞胞体中等至大,胞质丰富,部分胞质透亮,核形态卵圆形、空泡状、不规则、扭曲、折叠,核分裂象散在易见,肿瘤组织间可见散在大淋巴样细胞,呈卵圆形或不规则形,核空泡状,可见核仁。背景较多散在嗜酸性粒细胞、小淋巴细胞。
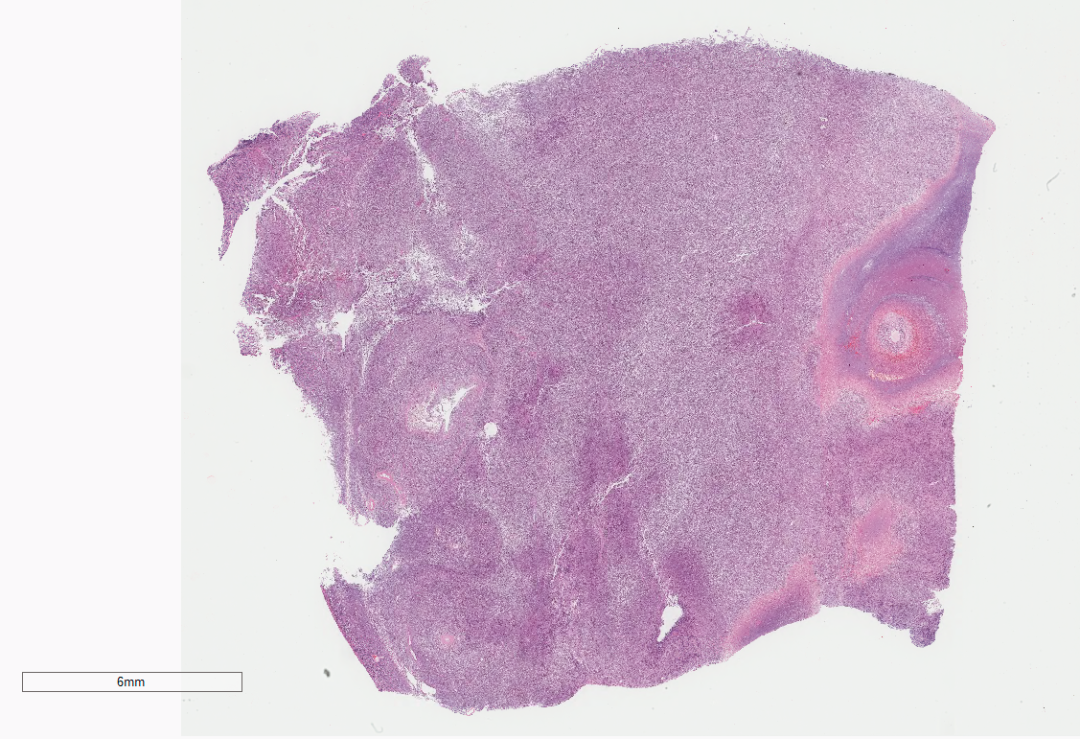
图3 低倍镜下正常卵巢组织消失,被弥漫分布的肿瘤所取代。

图4 中倍镜下肿瘤细胞呈弥漫片状生长,多灶区域凝固性坏死。
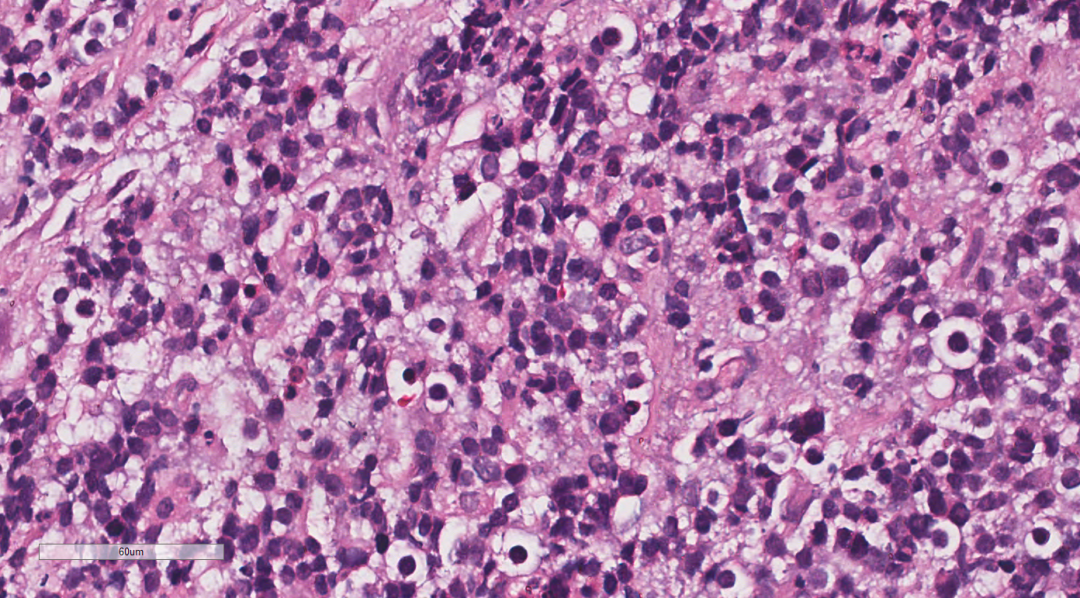
图5 高倍镜下瘤细胞胞体中等至大,核形态卵圆形、空泡状、不规则、扭曲、折叠,核分裂象散在易见。
3、免疫组化:
肿瘤细胞LCA(++),CD3(++)(图6),CD2(++),CD56(++),TIA-1(++)(图7),CD8(+),CD4(散在+),ALK(-),CD163(-),CD20(-),CK(-),MPO(-),CD10(-),CD117(-),CD123(-),CD138(-),CD34(-),CD5(-),CD7(-),CD79a(-),Kappa(-),Lambda(-),TdT(-)。分子病理结果:肿瘤细胞EBER/ISH(+)(图8)。
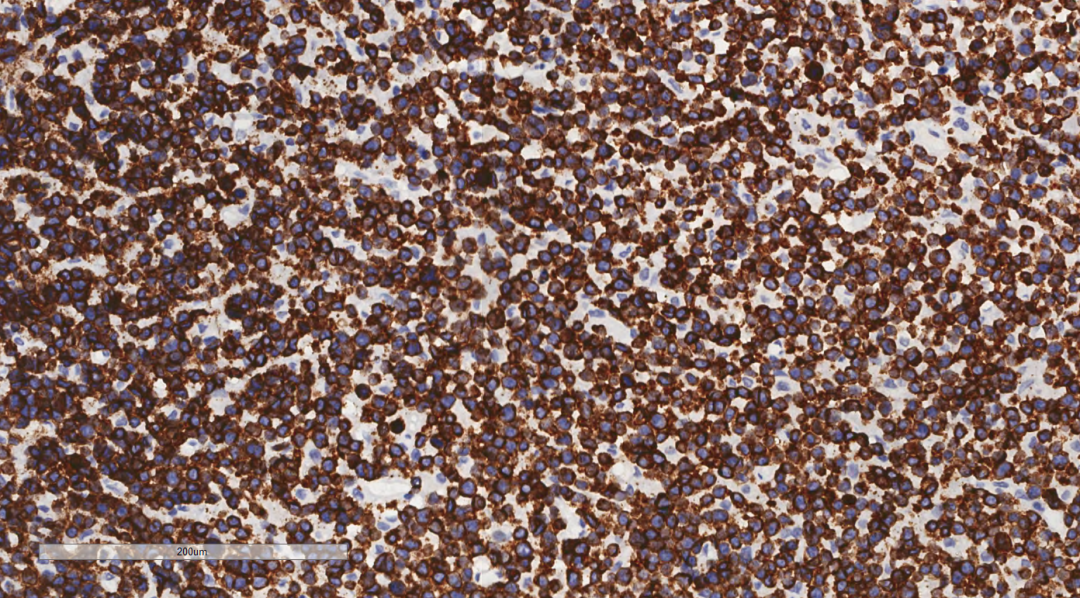
图6 免疫组化示肿瘤细胞CD3(++)

图7 免疫组化示肿瘤细胞TIA-1(++)
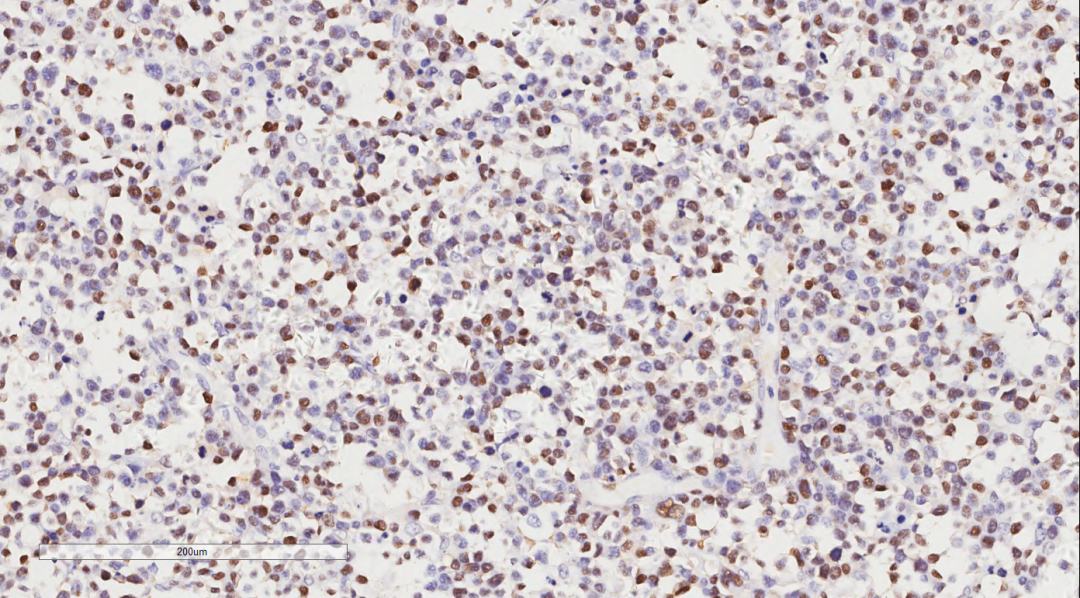
图8 分子原位杂交示肿瘤细胞EBER/ISH(+)
4、细胞学检查:
由于可见腹腔积液和胸腔积液,抽取中量胸腔和腹腔积液送细胞学检查,后细胞学(图9,图10)结果示:(腹腔冲洗液、胸腔积液及细胞蜡块)查见异型淋巴细胞,可疑淋巴瘤累及。
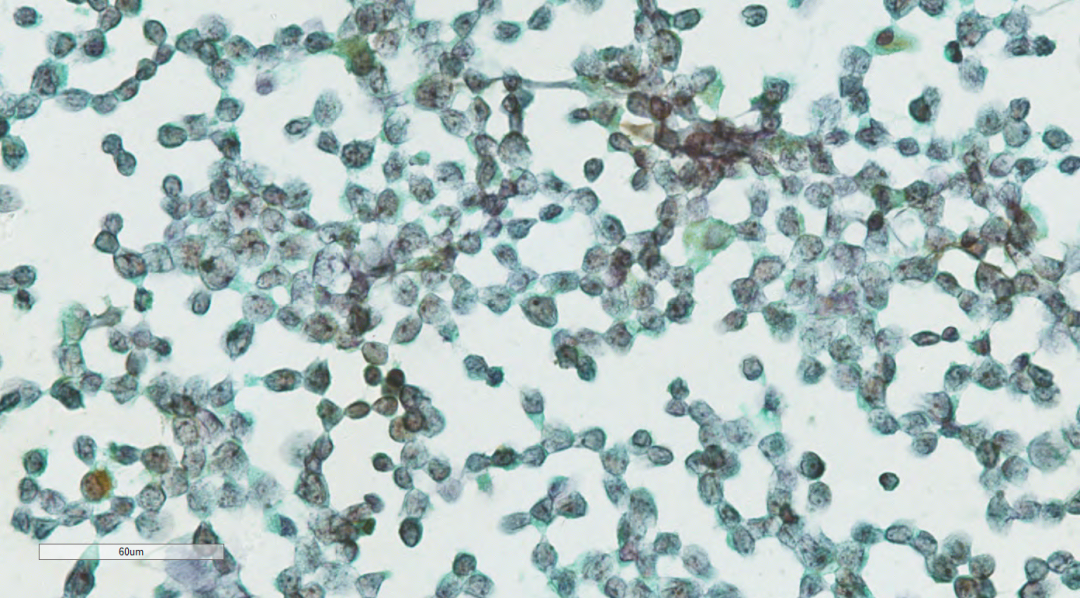
图9 细胞学(腹腔及胸腔积液)示异型的肿瘤细胞。
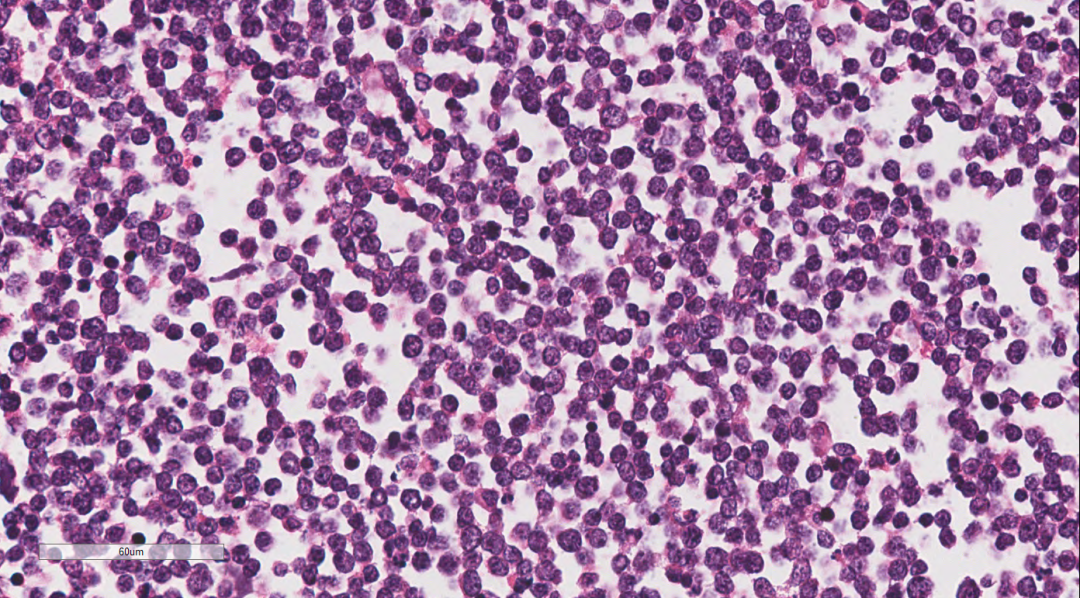
图10细胞蜡块示异型的肿瘤细胞。
病理诊断
(双侧)卵巢结外NK/T 细胞淋巴瘤。
讨论
1、概述
卵巢原发性淋巴瘤是极其罕见的卵巢肿瘤,卵巢原发性淋巴瘤多为非霍奇金淋巴瘤(non-Hodgkin's lymphoma, NHL),占NHL总数0.5%,最常见的病理组织学类型为弥漫大B细胞淋巴瘤(diffuse large B cell lymphoma, DLBCL)和Burkit淋巴瘤(Burkitt lymphoma, BL)。以T淋巴母细胞淋巴瘤、间变性大细胞淋巴瘤稍多报道,原发于卵巢的结外NK/T细胞淋巴瘤(ENKL)更是罕见报道,既往仅1篇文献报道。
在临床实践中,由于卵巢ENKL极其罕见,临床症状不具特异性,易被临床妇科医师误诊为原发性生殖器恶性肿瘤,导致不必要的根治性手术。由于其预后和治疗方法与其他妇科恶性肿瘤完全不同,因此尽早明确诊断利于患者早期放化疗,直接影响患者预后。
2. 临床病理特征
(1)临床特点
由于卵巢原发性结外NK/T细胞淋巴瘤罕见、症状模糊,体格检查时的非特异性发现(如卵巢占位)往往不会联想到淋巴瘤,临床常在术后病理确诊,因此,正确的组织学诊断对于明确分期、制定治疗方法极为重要。
(2)发病机制
此部位原发性的结外NK/T细胞淋巴瘤极其罕见,其发病机制尚不清楚,在发病机制方面,因卵巢组织内无淋巴组织,故卵巢淋巴瘤多为继发性淋巴瘤,卵巢原发性淋巴瘤非常罕见,其组织学起源可能为卵巢门部或黄体血管内的淋巴细胞,也有研究认为起源于卵巢对炎症性疾病(如盆腔炎等)产生的反应性淋巴细胞或自身免疫病恶性转化而来。然而,可以明确的是,其与EB病毒感染密切相关,并且EB病毒感染与预后不良、局部复发率高、可能扩展到其他结外区域和巨噬细胞活化综合征相关。
(3)病理学特征
大体观:
常表现为弥漫的肿块,易累及周围,切面灰白,实性,质地比较嫩,局灶常有坏死。
镜下观:
卵巢原发的结外NK/T细胞淋巴瘤的组织病理学特征和免疫表型与其他部位的结外NK/T细胞淋巴瘤基本一致,本例肿瘤细胞弥漫浸润生长,细胞形态多数为中等或大的细胞,胞核不规则,染色质粗颗粒状,大细胞有1个或多个核仁,泡状核,胞质中等或透亮,核分裂象活跃,并可见典型的凝固性坏死。
免疫表型:
肿瘤细胞LCA(++)证实为淋巴来源;CD3(胞膜和胞质+)、CD2(++)证实T细胞来源;CD56(++)、TIA-1(++)、CD8(+)、CD4(散在+)可提示细胞毒性T细胞来源,分子病理结果显示肿瘤细胞EBER/ISH(+)说明与EBV病毒感染相关。而阴性表达的标志物,CK(-)说明非上皮来源,除外癌;ALK(-)除外ALK阳性的间变性大细胞淋巴瘤,CD163(-)除外组织组织细胞来源,CD20(-)、CD79a(-)除外B细胞来源, MPO(-)除外髓系肉瘤,CD10(-)除外间质肉瘤,CD34(-)、CD117(-)除外间质瘤,CD123(-)除外母细胞浆细胞样树突细胞肿瘤,CD138(-)、Kappa(-)、Lambda(-)除外浆细胞瘤,CD5(-)、CD7(-)说明存在T细胞部分缺失,TdT(-)除外淋巴母细胞瘤。故本例免疫组化支持NK/T细胞淋巴瘤。
3. 鉴别诊断
在鉴别诊断方面,主要与卵巢低分化癌、髓系肉瘤、弥漫大B细胞淋巴瘤、浆细胞瘤、子宫间质肉瘤进行鉴别,根据组织形态学特征和免疫表型可鉴别。
(1)髓系肉瘤:
ENKTL淋巴瘤肿瘤细胞常常大、中、小细胞混杂,核不规则,而典型粒细胞肉瘤细胞核较小,胞质嗜酸性,可结合临床资料、形态学及免疫组化检查MPO阳性等综合诊断。
(2)低分化癌/未分化癌:
癌细胞弥漫性浸润间质,形态与淋巴瘤相似,但癌细胞之间有连接,可形成癌巢,免疫组化检查 CK、PAX8呈阳性。
(3)神经内分泌癌:
肿瘤细胞较小,可呈弥漫性生长,也可呈岛状、梁状或条索状,可出现菊形团样结构,细胞表达神经内分泌指标 CgA、Syn、CD56,可资鉴别。
4.治疗及预后
结外NK/T细胞淋巴瘤的治疗困难、复杂,结外NK/T细胞淋巴瘤对放疗敏感,Ⅰ~Ⅳ期患者均可以门冬酰胺酶为主的联合方案进行化疗,对早期病灶局限患者(Ⅰ、Ⅱ期)辅以局部放疗,目前手术治疗疗效存在争议。有报道发现,低风险的原发性卵巢ENKL通常采用外科手术及术后化疗的方法治疗,可获得一定效果,提示卵巢原发性结外NK/T细胞淋巴瘤预后优于继发性结外NK/T细胞淋巴瘤。但总体而言,原发性结外NK/T细胞淋巴瘤是高侵袭性非霍奇金淋巴瘤,预后较差,死亡率高,目前尚无标准治疗方案。
参考文献:
1.Rajendran T, Kini JR, Prasad K: Primary Ovarian Non-Hodgkin's Lymphoma: An 18-year Retrospective Institutional Study and Review of Literature from India. Cureus 2023, 15(6):e40685.
2.郭莉, 张月华, 刘芳: 卵巢原发结外NK/T细胞淋巴瘤一例并文献复习. 白血病·淋巴瘤 2021, 30(7):429-431.
3.Luo B, He RQ, Peng ZG, Ma J, Feng ZB, Chen G, Zeng JJ: Unusual presentation of primary ovarian diffuse large B-cell lymphoma: a case report. Journal of ovarian research 2022, 15(1):47.
4.Grigoriadis C, Tympa A, Chasiakou A, Baka S, Botsis D, Hassiakos D: Bilateral primary ovarian non-Hodgkin's lymphoma and fertility preservation: 5-year follow-up. Il Giornale di chirurgia 2017, 38(2):77-79.
5.Tababi S, Kharrat S, Sellami M, Mamy J, Zainine R, Beltaief N, Sahtout S, Besbes G: Extranodal NK/T-cell lymphoma, nasal type: report of 15 cases. European annals of otorhinolaryngology, head and neck diseases 2012, 129(3):141-147.
6.Fox H, Langley FA, Govan AD, Hill AS, Bennett MH: Malignant lymphoma presenting as an ovarian tumour: a clinicopathological analysis of 34 cases. British journal of obstetrics and gynaecology 1988, 95(4):386-390.
7.Lin N, Song Y, Zheng W, Tu M, Xie Y, Wang X, Ping L, Ying Z, Zhang C, Deng L et al: A prospective phase II study of L-asparaginase- CHOP plus radiation in newly diagnosed extranodal NK/T-cell lymphoma, nasal type. Journal of hematology & oncology 2013, 6:44.
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)