首页 > 医疗资讯/ 正文
慢性乙型肝炎是由乙型肝炎病毒引起的持续性肝脏坏死炎症性疾病。根据世界卫生组织2022年的估算,全球约有2.54亿人患有慢性乙型肝炎,每年导致约110万人死亡,其主要死因是肝硬化与肝细胞癌。作为原发性肝癌的首要致病因素,乙型肝炎每年造成约35万人因肝细胞癌丧生。预测显示,到2040年这一数字将增加一倍以上。日益加重的疾病负担迫切要求我们利用现有及新型疗法积极应对这一重大公共卫生挑战。目前的慢性乙型肝炎治疗主要依赖核苷或核苷酸类似物。这类药物能有效抑制乙型肝炎病毒复制,使肝脏酶学指标恢复正常,延缓疾病进展,且具有优异的安全记录。然而现有治疗手段无法根治疾病,患者仍面临肝硬化与肝细胞癌的长期风险。现行治疗指南通常将抗病毒治疗限制在乙型肝炎病毒DNA水平高、丙氨酸氨基转移酶升高或存在肝纤维化的特定人群,且往往需要多次随访检测。在资源有限的医疗环境中,这种要求使得治疗可及性大幅降低。统计数据显示,全球仅有不到3%的乙型肝炎感染者正在接受规范的抗病毒治疗。

中国和世界卫生组织近期发布的更新指南已显著扩大了抗病毒治疗的准入标准。然而临床实践中仍存在部分不符合指南标准却可能从治疗中获益的患者群体,因为乙型肝炎病毒感染引发的病理过程在这些患者体内持续活跃。本文系统评估了扩大治疗资格的潜在益处与风险,认为通过抗病毒治疗减轻肝脏损伤和致癌刺激所带来的益处远远超过可能存在的风险。
本项研究由国际消除乙型肝炎病毒联盟委托开展,旨在基于现有科学和医学证据,探讨将抗病毒治疗扩展至当前国际指南尚未覆盖的乙型肝炎感染者的合理性。研究团队在2023年6月1日至2024年12月期间对PubMed数据库进行了系统性文献检索,同时查阅了世界卫生组织官方网站资料。检索策略采用美国国家医学图书馆搜索引擎,根据研究主题灵活设置检索词,包括“乙型肝炎病毒整合”、“乙型肝炎与肝细胞癌”等关键概念。文献筛选过程中,研究者基于专业判断评估每篇参考文献的科学强度与主题相关性。当存在多篇同等重要的参考文献时,优先选取最新发表的研究进行综述,同时确保纳入开创性的原始研究作为主要依据。整个检索过程未设置发表时间限制。
结果表明,扩大一线核苷和核苷酸类似物的临床应用范围并提早启动治疗,能够有效简化治疗流程,显著降低慢性乙型肝炎相关的并发症发生率和死亡率。不论将这一策略视为预防性治疗手段,还是作为通向功能性治愈的过渡桥梁,这种治疗理念的转变都将有助于减少慢性感染导致的严重并发症,同时为新型治愈性疗法的研发创造有利条件。
按照传统疾病分期,慢性乙型肝炎被划分为四个典型阶段,而治疗干预通常仅针对特定阶段。在第一阶段即乙型肝炎e抗原阳性慢性感染期(曾称为免疫耐受期),患者多为围产期或婴幼儿期感染,其特征表现为高乙型肝炎病毒DNA浓度与轻微的肝脏炎症反应。向第二阶段即乙型肝炎e抗原阳性慢性肝炎期的转化机制尚未完全阐明,但肝脏酶学指标升高超过当地正常值上限与病毒载量下降通常提示免疫应答激活。此阶段的显著特征是明显的肝脏炎症反应,可能引发乙型肝炎e抗原血清学转换和抗乙型肝炎e抗体产生。随着乙型肝炎e抗原血清学转换持续时间延长和免疫介导的肝损伤程度加剧,此阶段患者可能出现肝纤维化。当疾病进入第三阶段即乙型肝炎e抗原阴性慢性感染期,患者肝脏酶学指标趋于正常,乙型肝炎病毒DNA水平显著下降,这标志着大部分免疫介导的肝损伤过程趋于静止。然而疾病可能进展至第四阶段即乙型肝炎e抗原阴性慢性肝炎期,此阶段与更为活跃的免疫介导肝损伤相关,患者发生肝纤维化、肝硬化与肝细胞癌的风险显著增加。临床实践中还存在部分不符合上述典型分期的患者,被归类为不确定疾病阶段,这种情况既反映了感染过程的动态复杂性,也暴露出现行疾病分期体系的局限性。
当前国际主要肝病学会推荐的首选口服抗病毒药物包括恩替卡韦、替诺福韦酯和替诺福韦艾拉酚胺等核苷或核苷酸类似物。这些药物能够将病毒血症抑制至商业检测方法无法测得的水平,并使大多数患者的肝脏酶学指标恢复正常。虽然它们很少能彻底清除感染,但这类药物具有耐药率极低、安全性良好的特点,患者用药依从性普遍较高。更重要的是,长期治疗能显著降低肝细胞癌发生风险与全因死亡率,这一结论在临床和统计学上均得到证实,同时还能显著改善乙型肝炎感染者的生活质量。这些药物已在全球范围内广泛应用,恩替卡韦和替诺福韦酯在许多地区已有仿制药上市,治疗成本相对较低。尽管扩大治疗范围不会消除对肝功能失代偿和肝细胞癌的长期监测需求,但随着并发症发生率的降低,相应的医疗成本也将随之下降。美国肝病研究协会、欧洲肝脏研究协会和亚太肝脏研究协会现行的治疗指南要求,患者必须满足乙型肝炎病毒DNA浓度超过2000 IU/mL且丙氨酸氨基转移酶高于当地正常值上限,或经评估确认肝纤维化达到F2及以上级别,才具备治疗资格。使用无创检测方法准确判断F2及以上肝纤维化存在一定挑战。世界卫生组织在2024年的建议中为此提供了具体参考标准:瞬时弹性成像检测中位肝脏硬度值超过7 kPa,或天冬氨酸氨基转移酶与血小板比值指数大于0.5。尽管这些临界值是新近提出的,但它们为启动治疗设定了较为宽松的门槛。
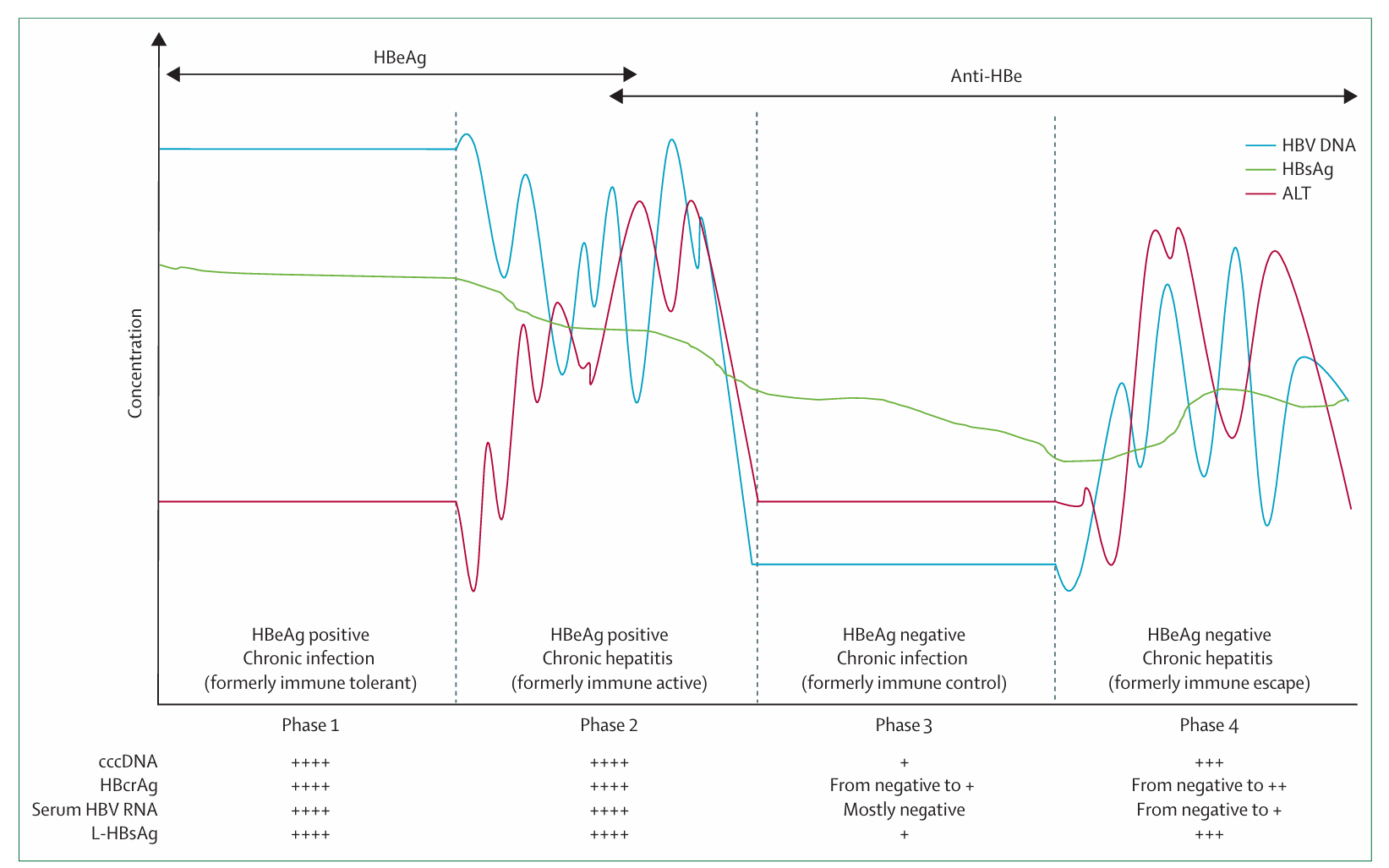
图1:慢性乙型肝炎的四个疾病阶段
2022年中华医学会发布的指南在治疗标准简化方面做出了积极尝试。新版指南降低了抗病毒治疗的启动阈值,将可检测的乙型肝炎病毒DNA与升高的丙氨酸氨基转移酶浓度作为治疗决策的主要依据。当患者乙型肝炎病毒DNA可检测但丙氨酸氨基转移酶水平正常时,只要满足若干附加条件中的任意一项,即可考虑启动抗病毒治疗。尽管如此,中国指南仍要求进行乙型肝炎病毒DNA、丙氨酸氨基转移酶和纤维化无创标志物检测。这些要求与既往版本指南相似,在资源有限国家和地区可能面临成本高昂和实施困难的问题。治疗前的转诊、检测和随访要求使得护理流程变得复杂。与丙型肝炎病毒感染的“检测即治疗”这一成功策略不同,乙型肝炎的诊疗仍然依赖“检测与转诊”模式,其复杂的评估和治疗流程在多数资源有限环境中难以有效实施。2024年世界卫生组织发布的乙型肝炎指南也显著扩大了治疗范围,并通过提供四种不同的治疗启动方案实现了流程简化。对于不符合任何治疗指征的患者,即丙氨酸氨基转移酶正常且乙型肝炎病毒DNA不超过2000 IU/mL的个体,建议进行定期疾病监测。这种方案在现有证据与指南简化之间取得了平衡,特别是在某些情况下免除了乙型肝炎病毒DNA检测的需求。世界卫生组织指南保留了乙型肝炎病毒DNA超过2000 IU/mL且丙氨酸氨基转移酶高于正常值上限这一公认阈值,但同时考虑到乙型肝炎病毒DNA检测不可得的情况,提供了替代方案。这种灵活性降低了在资源有限环境中推行指南的障碍,有望提高治疗可及性。
世界卫生组织全球卫生部门战略设定了到2030年消除病毒性肝炎作为公共卫生威胁的宏伟目标,具体指标包括将肝炎相关死亡减少65%、新发感染减少90%。东南亚、西太平洋和非洲地区集中了全球绝大多数乙型肝炎感染者,这些地区的疫情发展趋势能够清晰反映当前治疗指南的实施效果及其对慢性乙型肝炎患者护理全程的影响。世界卫生组织2022年数据显示,全球乙型肝炎诊断率仅为13.4%,其中西太平洋地区为25.5%,非洲地区低至4.2%,东南亚地区仅为2.8%。在全球范围内,仅有19.5%的确诊患者接受了抗病毒治疗,净治疗率低至2.6%。这些令人警醒的统计数字表明,大多数国家很可能无法如期实现2030年的既定目标。
慢性乙型肝炎的护理全程存在四个主要障碍。首先,高达87%的感染者尚未被诊断。如果将当前所有确诊患者均纳入治疗,全球接受治疗的人数将从660万增至3400万,然而这一数字仍远未达到控制当前疾病负担所需的比例。因此无论治疗资格标准如何调整,大规模扩大乙型肝炎表面抗原常规筛查对改善感染者医疗照护都至关重要。其次,在当前专科诊所之外的医疗机构实施现有治疗指南面临巨大挑战,因为这需要患者多次前往医疗机构的实验室进行检测。第三,医疗资源集中化成为阻碍许多农村地区居民获得适当诊疗的重要因素。最后,将治疗严格限制于高病毒载量和转氨酶升高的患者,不仅大幅缩小了合格治疗人群的范围,还使得患者需要经历长期监测和复杂流程才能获得治疗。
中国和世界卫生组织扩展的治疗指南在扩大合格治疗人群方面迈出了积极步伐,但在大多数情况下仍要求进行乙型肝炎病毒DNA检测,这使得具体实施变得复杂,对改善护理全程的效果有限。扩大乙型肝炎检测项目对减轻慢性乙型肝炎疾病负担至关重要。此外,值得考虑采取更为积极的策略,即为所有乙型肝炎感染者提供治疗,以此简化照护流程并提高治疗覆盖率。这种策略的风险与收益需要通过详细的模型研究进行审慎评估。
乙型肝炎感染者接受抗病毒治疗的主要目标是降低肝脏疾病进展风险,包括肝细胞癌的发生。肝细胞癌的发生风险累积过程长达数十年,这为识别真正需要治疗的人群带来困难。例如一项前瞻性观察研究纳入了1192名未经治疗的乙型肝炎e抗原阴性慢性乙型肝炎患者,这些患者基线病毒载量较低,平均乙型肝炎病毒DNA低于10000 IU/mL。七年的随访结果显示,乙型肝炎病毒DNA浓度与疾病进展呈正相关,但整体疾病进展程度有限,纤维化程度与肝细胞癌发生率随时间推移均未见显著变化。由于伦理和实际操作的限制,获取长期随访数据极为困难,这使得准确评估核苷和核苷酸类似物治疗的长期益处面临挑战。
与此形成对比的是,多项研究报告了低病毒血症且丙氨酸氨基转移酶基本正常的患者出现具有临床意义的疾病进展。这类患者通常被划分为乙型肝炎e抗原阴性慢性感染期,按照现行学会指南一般不被考虑治疗。其中一项研究显示,在337名未经治疗的乙型肝炎e抗原阴性慢性感染患者中,经过平均63个月的随访,肝细胞癌发生率达到了4.5%。另一项涉及7977名相同疾病分期患者的分析报告表明,肝硬化年发生率在0.3%至1.3%之间,而肝细胞癌年发生率范围为0.04%至3.80%。一项针对1014名未治疗乙型肝炎e抗原阴性慢性感染患者的研究中,中位随访42个月期间共有11名患者发展为肝癌。值得注意的是,同一研究中的1378名接受治疗患者中也有106人发生肝细胞癌,这引发了关于治疗启动时机的重要思考。2019年的一项研究发现,在发生肝细胞癌的未治疗乙型肝炎感染者中,大部分患者不符合主要肝脏协会的治疗推荐标准。具体而言,根据亚太肝脏研究协会标准,64%的肝细胞癌患者不符合治疗条件;根据美国肝病研究协会标准,这一比例为46%;根据欧洲肝脏研究协会标准,则为34%。一项美国研究对369名慢性乙型肝炎患者进行了84个月的随访,期间30人发展为肝细胞癌,37人死于非肝细胞癌的肝脏相关原因。按照现有指南,仅有20-60%的肝细胞癌患者和27-70%的肝脏相关死亡患者符合抗病毒治疗条件。ATTENTION随机对照试验的中期分析结果于2025年公布,该研究比较了替诺福韦艾拉酚胺治疗与单纯观察对734名中度病毒血症、无肝硬化且丙氨酸氨基转移酶正常或轻度升高成人患者的疗效。分析显示,替诺福韦艾拉酚胺治疗组在复合终点方面显著改善。尽管我们承认现有数据存在局限性,特别是缺乏来自中低收入国家的证据,但现行治疗指南显然未能充分满足广大乙型肝炎感染者的医疗需求。
乙型肝炎病毒通过在肝细胞内进行逆转录实现复制,产生部分双链DNA。这些DNA分子既可以作为感染性病毒颗粒被释放,也可以被转运至细胞核内,转化为染色体外的共价闭合环状DNA,后者作为病毒转录的模板。大约10%的逆转录过程会发生异常,产生双链线性DNA。这种线性DNA能够随机插入宿主细胞染色体,乙型肝炎病毒与细胞DNA之间的重组通常在感染发生后迅速启动。乙型肝炎病毒本身不直接导致细胞病变,慢性乙型肝炎的肝脏损伤主要源于炎症反应和T细胞介导的肝细胞破坏,这一过程由肝细胞内乙型肝炎病毒抗原的表达所触发。持续性炎症会引起进行性纤维化,在许多情况下最终发展为肝硬化。炎症还通过诱导肝细胞突变环境的形成促进肝细胞癌发生。此外,整合入细胞基因组的乙型肝炎病毒序列也在肝癌发生中起推动作用。这些整合事件在病毒复制过程中不断累积,可能改变局部基因表达,破坏癌症相关基因功能,并促进染色体易位。在某些情况下,乙型肝炎病毒整合序列还可能成为促癌病毒蛋白HBx的来源。
基于核苷或核苷酸类似物的治疗方案通过抑制乙型肝炎病毒DNA合成发挥作用,从而减少肝内复制中间体和血清中的感染性病毒颗粒。抑制病毒复制带来多重益处:减少新肝细胞感染机会;随时间推移降低共价闭合环状DNA的数量和转录活性;通过减少新感染事件降低乙型肝炎病毒DNA整合入宿主基因组的频率;逐步减少携带整合病毒序列的肝细胞数量及转录活性整合体;减轻致病性肝内炎症反应,后者是肝硬化和肝细胞癌发展的重要驱动因素。核苷或核苷酸类似物治疗通过降低病毒血症水平减少新发感染事件。在人源化肝脏小鼠模型中的研究表明,在感染扩散阶段给予恩替卡韦治疗,能有效阻止感染细胞数量的增加。在乙型肝炎e抗原阳性或阴性慢性乙型肝炎患者中,核苷或核苷酸类似物治疗与肝内乙型肝炎e抗原阳性细胞减少相关。肝内乙型肝炎e抗原阳性细胞数量与反映共价闭合环状DNA状态的生物标志物水平呈正相关,这些发现表明乙型肝炎e抗原可作为基于共价闭合环状DNA感染的替代指标。以上证据支持核苷或核苷酸类似物治疗能有效限制乙型肝炎病毒传播和新肝细胞感染。
虽然核苷或核苷酸类似物不直接靶向乙型肝炎病毒共价闭合环状DNA转录模板,但通过抑制逆转录过程降低病毒血症,长期来看有助于抑制核内共价闭合环状DNA池的维持。临床前数据表明,共价闭合环状DNA的清除既通过细胞死亡实现,也发生在代偿性肝脏增生引发的有丝分裂过程中。尽管核苷或核苷酸类似物治疗会降低丙氨酸氨基转移酶水平,从而减少肝细胞更新和共价闭合环状DNA丢失,但对共价闭合环状DNA补充的抑制效应总体上有利于共价闭合环状DNA池的逐步缩减。临床研究提供了明确证据,表明核苷或核苷酸类似物能减少患者核内乙型肝炎病毒DNA储库。肝内共价闭合环状DNA拷贝数在治疗48周后下降1.0 log10,治疗10年后下降幅度可达2.3 log10。这种下降伴随着携带共价闭合环状DNA的肝细胞数量减少、共价闭合环状DNA转录活性降低以及转录沉默型共价闭合环状DNA比例增加。这些对患者的有益效应随着治疗时间延长而增强,扩大抗病毒治疗范围将使更多患者获得长期治疗的机会。
乙型肝炎病毒感染过程中的抗病毒免疫特征表现为天然免疫应答薄弱,以及病毒特异性体液和细胞免疫功能逐渐受损。这些免疫特征随年龄增长而动态变化,表现为系统性低度慢性炎症逐步加重和免疫应答功能持续下降。这种与年龄相关的免疫系统改变有助于解释慢性乙型肝炎的传统免疫分期。与成人相比,儿童和青少年的乙型肝炎e抗原和丙氨酸氨基转移酶浓度变化相对缓和。值得注意的是,年轻乙型肝炎e抗原阳性慢性感染者虽然丙氨酸氨基转移酶水平正常,但其体内存在功能性的乙型肝炎病毒特异性T细胞。实际上,这类患者的乙型肝炎病毒特异性T细胞应答强度甚至优于成年慢性乙型肝炎患者。年龄相关的免疫变化符合一般免疫衰老规律:初始T细胞库随年龄增长而缩减,同时高度分化的记忆T细胞逐渐累积并出现功能失调。这些发现表明,丙氨酸氨基转移酶水平不能作为判断乙型肝炎病毒特异性免疫状态或决定抗病毒治疗启动时机的可靠指标。
乙型肝炎病毒特异性CD8阳性T细胞介导的感染肝细胞溶解导致丙氨酸氨基转移酶升高。然而在成年慢性乙型肝炎患者中,肝细胞持续性损伤主要来自非乙型肝炎病毒特异性CD8阳性T细胞的活化,这些细胞触发以中性粒细胞和单核细胞浸润为特征的慢性炎症反应。研究显示,慢性乙型肝炎患者肝内乙型肝炎病毒特异性CD8阳性T细胞频率与丙氨酸氨基转移酶水平无关,且在转氨酶正常患者中反而更高。持续性肝脏炎症对乙型肝炎病毒免疫应答产生深远影响。肝细胞损伤释放的酶类可通过降解氨基酸间接削弱CD8阳性T细胞功能。炎症过程还促进调节性T细胞扩增,同时上调肝细胞和髓系细胞表面的PD-L1表达。在炎症环境下,髓系细胞增加前列腺素的合成,后者作为肝脏免疫耐受的重要介质,进一步强化了抑制乙型肝炎病毒特异性T细胞功能的肝脏微环境。持续肝脏炎症还会加速肝纤维化进程,物理阻碍CD8阳性T细胞接近感染肝细胞。
因此,肝脏慢性免疫炎症直接驱动疾病进展,年龄相关的免疫变化显著影响慢性乙型肝炎患者的免疫特征。核苷和核苷酸类似物能有效减轻细胞溶解和肝脏炎症,扩大治疗指南以尽早启动治疗,有望减缓慢性乙型肝炎特征性的肝脏损伤累积。同样,早期抑制病毒复制无论丙氨酸氨基转移酶水平如何,都可能预防性避免肝内炎症事件的发生,从而改善肝脏微环境,增强抗乙型肝炎病毒免疫应答效率,实现更好的病毒控制。绝大多数肝细胞癌组织携带多个乙型肝炎病毒染色体整合位点。这些整合源自异常逆转录产生的双链线性乙型肝炎病毒DNA与染色体DNA之间的微同源介导末端连接重组。整合位点在人类基因组中的分布总体随机,但在肿瘤发生相关的克隆扩增过程中,某些特定染色体位点的整合可能被选择性保留。肿瘤中整合位点数量与患者死亡率呈正相关,大量临床证据表明核苷或核苷酸类似物治疗能降低长期肝细胞癌发生风险。此外,非肿瘤肝组织中携带病毒整合的肝细胞克隆可能处于癌前病变阶段。乙型肝炎病毒整合随感染时间延长而累积,既发生在新感染事件中,也通过携带整合的肝细胞克隆扩增实现。这些扩增克隆被认为具有更高的恶性转化风险。在乙型肝炎e抗原阴性患者中,整合数量与病毒载量呈正相关。这种相关性可以解释基线血清乙型肝炎病毒DNA浓度与肝细胞癌风险之间的线性关系,包括那些仅具有中度病毒载量的未治疗患者,他们仍然面临显著的肝细胞癌发生风险。
研究发现,长期接受核苷或核苷酸类似物治疗的慢性乙型肝炎患者,其肝细胞内可追溯的克隆扩增群体数量和规模均显著减少。此外,治疗还能降低转录活性病毒整合的数量,这部分源于携带高整合负荷的衰老细胞自然死亡。因此,抗病毒治疗通过抑制慢性肝脏炎症的致癌效应和减少乙型肝炎病毒DNA整合事件,对肝细胞癌发展产生双重防护作用。扩大乙型肝炎治疗范围主要涉及四方面风险。首先,虽然恩替卡韦、替诺福韦艾拉酚胺和替诺福韦酯总体耐受性良好,但少数患者可能出现不良反应。替诺福韦酯的副作用包括肾小管细胞损伤和骨密度下降,而替诺福韦艾拉酚胺的这些风险相对较低。此外,恩替卡韦偶见乳酸中毒病例报告,但停药后症状通常可逆。更换其他核苷或核苷酸类似物通常能有效管理这些副作用。其次,高病毒载量患者可能无法实现完全病毒抑制,长期治疗中存在耐药突变风险。替诺福韦酯和替诺福韦艾拉酚胺的耐药屏障极高,而恩替卡韦在初治患者中5年耐药率约为0.9%,在经治患者中可达20%。发生耐药后,从恩替卡韦换用替诺福韦酯或替诺福韦艾拉酚胺通常能有效控制病情。第三风险在于对获益有限患者的过度治疗。研究显示,乙型肝炎e抗原阳性慢性感染者对基于乙型肝炎e抗原血清学转换和乙型肝炎表面抗原消失的传统疗效终点应答率较低。虽然抗病毒治疗对这类患者可能带来肝细胞癌风险降低的益处,但相关研究受限于免疫耐受期定义不统一和样本量小等问题。需要指出的是,抗病毒治疗对肝细胞癌的预防效果需要数十年时间才能充分显现。此外,专门针对免疫耐受期患者设计的临床研究在实现功能性治愈和持续病毒抑制方面结果不尽如人意。目前尚不清楚是否有足够证据支持将这类患者全部纳入扩大治疗范围,并通过持续病毒抑制预防慢性乙型肝炎的远期并发症。
最后,长期核苷或核苷酸类似物治疗的非依从风险约为25.4%。中止治疗或不规律用药可能导致严重肝炎发作、肝功能失代偿和慢加急性肝衰竭,发生比例约1-2%,其中0.37%的病例可能死亡或需要肝移植。因此早期治疗必须配合全面的用药依从性教育和支持计划,特别是在资源有限地区,防止经济因素导致治疗中断。评估核苷或核苷酸类似物在广泛慢性乙型肝炎人群中的疗效,需要深入了解治疗引发的肝内生物学事件。然而目前能够反映肝内病毒状态的循环生物标志物十分有限。主要困难在于乙型肝炎表面抗原既可从整合的病毒DNA表达,也可来自共价闭合环状DNA。因此迫切需要能够区分整合病毒DNA负荷与共价闭合环状DNA负荷的非侵入性生物标志物,以指导扩大治疗范围的临床决策。
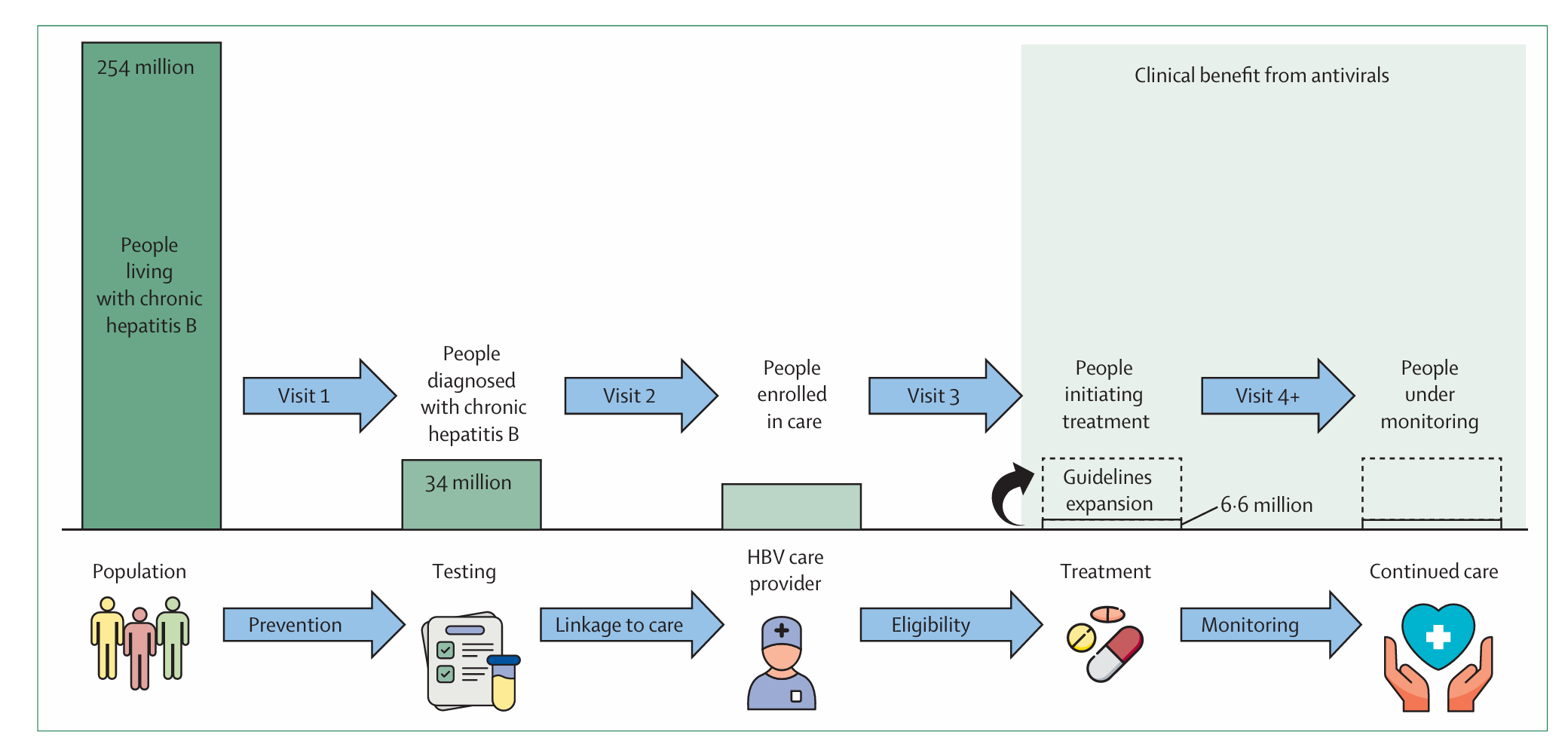
图2:乙型肝炎病毒护理级联
新兴的血清标志物为评估共价闭合环状DNA池及其转录活性提供了新途径。这些标志物主要或完全依赖共价闭合环状DNA的转录活性,使其成为监测功能性共价闭合环状DNA池的理想指标。在乙型肝炎e抗原阳性高病毒血症患者中,利用这些血清标志物监测肝内共价闭合环状DNA变化具有重要价值,因为这类患者的大多数病毒抗原来源于共价闭合环状DNA。开发能够区分整合病毒DNA与共价闭合环状DNA负荷的非侵入性生物标志物,将显著提升扩大治疗指南在乙型肝炎e抗原阴性患者中的实施效果,并促进新型疗法后残余共价闭合环状DNA活性的准确评估。
在免疫学生物标志物方面,定量抗乙型肝炎核心抗体检测可能在扩大治疗背景下具有一定预后价值。感染肝细胞的破坏会释放乙型肝炎核心抗原和核衣壳,激活特异性B细胞并促进抗体产生。因此抗乙型肝炎核心抗体水平可能帮助识别丙氨酸氨基转移酶正常但存在组织学炎症的患者。值得注意的是,核苷或核苷酸类似物治疗期间抗乙型肝炎核心抗体会逐渐下降。这提示该指标可能作为乙型肝炎e抗原阳性患者亚临床肝脏炎症的生物标志物。鉴于肝脏炎症会抑制T细胞功能,对这类患者早期抗病毒治疗可能通过控制亚临床炎症改善乙型肝炎病毒特异性T细胞应答。
未来研究需要重点关注抗病毒治疗对年轻乙型肝炎e抗原阳性慢性感染者免疫系统的影响。深入了解治疗对免疫系统的调节机制,以及年轻与年长患者免疫微环境的差异,将有助于制定个体化治疗方案,同时促进年轻患者更充分地参与临床试验。近年来,旨在实现慢性乙型肝炎功能性治愈的一期和二期临床试验广泛探索了核苷或核苷酸类似物与新型直接抗病毒药物或免疫调节剂的联合方案。这些试验主要纳入疾病晚期的患者群体,面临重大方法学挑战。其中最为突出的是缺乏可靠的疗效评估标准和过于严格的监管要求,这些要求往往期望在相对较短的治疗时间内实现功能性治愈。强生公司在2023年宣布退出乙型肝炎药物研发领域,这一决定充分反映了当前新药研发面临的困境。
在高病毒血症的乙型肝炎e抗原阳性慢性感染者中早期应用核苷或核苷酸类似物治疗,可能为新型联合治愈方案的发展注入新动力,这类患者常被认为治疗难度较大。首先,年轻乙型肝炎e抗原阳性感染者相比晚期患者具有更好的临床和病毒学同质性。在早期联合疗法临床试验中利用这一特点,即使采用相对小规模的队列也能获得比现有研究更一致、更可靠的结果。这种策略还可能降低药物在后期昂贵临床试验中失败的投资风险。其次,在这类患者中,循环乙型肝炎e抗原和乙型肝炎表面抗原水平能可靠反映共价闭合环状DNA活性,为评估治疗应答提供了有效指标。
相比之下,年长乙型肝炎e抗原阴性患者的治疗评估主要依赖乙型肝炎表面抗原,而这一指标主要来源于长期积累的转录活性整合病毒DNA。因此这些患者的乙型肝炎表面抗原水平与活跃病毒复制关联较弱,新型联合疗法可能成功清除或沉默共价闭合环状DNA而不一定实现乙型肝炎表面抗原完全转阴。第三,循环乙型肝炎表面抗原抑制程度仍是监管机构和利益相关方评估慢性乙型肝炎治愈策略的关键指标。考虑到年长个体的乙型肝炎表面抗原主要反映整合病毒DNA而非共价闭合环状DNA活性,纳入年轻乙型肝炎e抗原阳性患者为评估新药疗效提供了更准确的模型,特别是对那些作用机制不直接抑制乙型肝炎表面抗原表达的药物。最后,年轻乙型肝炎e抗原阳性患者的乙型肝炎病毒特异性T细胞功能障碍程度较轻,这对旨在恢复免疫功能和逆转T细胞失调的联合治疗策略更为有利。目前大多数联合疗法临床试验很少纳入乙型肝炎e抗原阳性慢性感染者,这一群体的低代表性使得收集早期治疗启动的可靠证据变得困难。早期治疗研究有望为治疗时机选择提供重要循证依据。
本文系统总结了支持扩大慢性乙型肝炎治疗范围的科学证据。遗憾的是,目前尚缺乏扩展治疗对肝细胞癌等长期结局影响的前瞻性数据。在这种情况下进行抗病毒治疗与不治疗的随机对照试验既不符合伦理要求,实际操作中也难以实现。此外,能够模拟乙型肝炎病毒感染自然进程并最终发展为肝细胞癌的动物模型仍然缺失。因此当前治疗指南的修订,特别是那些建议扩大治疗以控制疾病进展和乙型肝炎相关肝细胞癌的更新,必须基于间接科学证据进行谨慎权衡。本观点文章全面分析了扩大治疗的利与弊,我们坚信扩大治疗范围的益处远远超过潜在风险。
原始出处:
Kennedy PT, Allweiss L, Bertoletti A, Comberg M, Gehring AJ, Guidotti LG, Kerth HA, Lemoine M, Levrero M, Lim SG, Tavis JE, Testoni B, Tu T. Scientific and medical evidence informing expansion of hepatitis B treatment guidelines. Lancet Gastroenterol Hepatol 2025; 10: 941–51.
本文相关学术信息由梅斯医学提供,基于自主研发的人工智能学术机器人完成翻译后邀请临床医师进行再次校对。如有内容上的不准确请留言给我们。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)