首页 > 医疗资讯/ 正文
摘要:目的探索急诊血管内治疗对后循环大血管闭塞(LVO)所致轻型卒中[美国国立卫生研究院卒中量表(NIHSS)评分≤5分]患者短期及长期预后的影响。方法回顾性连续纳入西安交通大学第一附属医院神经内科2019年7月至2024年3月收治的后循环LVO所致轻型卒中患者,根据治疗方式分为急诊血管内治疗组和标准药物治疗组。收集所有患者的基线及临床资料,包括年龄、性别、吸烟史、饮酒史、既往史[高血压病、糖尿病、高脂血症、心房颤动、短暂性脑缺血发作(TIA)、卒中史、冠心病]、入院血压、静脉溶栓、串联病变、入院后循环Alberta卒中项目早期CT评分(pc-ASPECTS)、入院及出院NIHSS评分、发病至入院时间、责任闭塞血管(基底动脉、左侧椎动脉、右侧椎动脉)、椎动脉发育情况(左侧椎动脉优势、右侧椎动脉优势、双侧椎动脉优势)、非病变侧椎动脉发育情况(不良、良好、不适用)、基底动脉CT血管成像(BATMAN)评分、软脑膜支代偿情况(开放、未开放)、手术相关指标[取栓次数(≤2次,>2次)、补救措施(支架置入、球囊扩张、动脉溶栓、动脉内泵入替罗非班)、术后即刻改良脑梗死溶栓(mTICI)分级≥2b级(血管成功再通)、麻醉方式(全身麻醉、局部麻醉)、气管插管情况(是、否)、呼吸机辅助呼吸时间(未使用呼吸机或插管成功后≤24h、>24h)]、住院期间全身并发症(深静脉血栓、泌尿系统感染、肺部感染)。短期预后的主要结局为发病后90d优异结局[改良Rankin量表(mRS)评分0~1分],次要结局包括发病后90d良好结局(mRS评分0~2分)、发病后90d内缺血性卒中复发、发病后90d内全因死亡;安全性结局为治疗后24h内症状性颅内出血(sICH;治疗后24h内NIHSS评分较入院时增加≥4分或意识水平评分较入院时增加≥1分且复查CT可见出血病灶)、早期神经功能恶化(END;治疗后24h内NIHSS评分较入院时增加≥2分或运动部分评分较入院时增加≥1分)。长期预后定义为发病后1年内缺血性卒中复发。比较急诊血管内治疗组和标准药物治疗组短期预后和安全性结局。采用Kaplan-Meier生存曲线评估急诊血管内治疗对后循环LVO所致轻型卒中患者长期预后结局的影响。根据发病后90dmRS评分结果,将所有患者分为优异结局(mRS评分0~1分)患者和非优异结局(mRS评分2~6分)患者,并进行基线及临床资料比较,将差异有统计学意义的变量纳入多因素Logistic回归分析(双向逐步回归法),以探究影响后循环LVO所致轻型卒中患者发病后90d优异结局的因素。结果共纳入后循环LVO所致轻型卒中患者56例,其中急诊血管内治疗组18例,标准药物治疗组38例,获得优异结局患者45例,非优异结局患者11例。(1)急诊血管内治疗组入院pc-ASPECTS[8.0(7.0,9.0)分比9.0(8.0, 10.0)分, P=0.043]、发病至入院时间[17.43(10.38,27.43)h比72.04(30.63, 120.07)h,P=0.001]均低于标准药物治疗组,静脉溶栓(3/18比0,P=0.010)、串联病变(3/18比0, P=0.010)、泌尿系统感染(2/18比0,P=0.036)、肺部感染[8/18比10.53%(4/38),P=0.004]的患者比例均高于标准药物治疗组,急诊血管内治疗组非病变侧椎动脉发育情况分布与标准药物治疗组差异有统计学意义(均P<0.01),余基线及临床资料的组间差异均无统计学意义(均P>0.05)。(2)急诊血管内治疗组18例患者术后即刻均实现责任血管成功再通(mTICI分级3级)。两组患者发病后90d优异结局率、良好结局率及发病后90d内缺血性卒中复发率差异均无统计学意义(均P>0.05)。两组发病后90d内均无全因死亡患者。急诊血管内治疗组治疗后24h内发生sICH、END患者各1例。(3)急诊血管内治疗组患者发病后1年内无缺血性卒中复发,标准药物治疗组患者1年内发生3例(7.89%)缺血性卒中复发。Kaplan-Meier生存曲线分析结果显示,急诊血管内治疗组与标准药物治疗组发病后1年内缺血性卒中复发率差异无统计学意义(P=0.341)。(4)优异结局患者与非优异结局患者在饮酒史、糖尿病史、出院NIHSS评分、责任闭塞血管分布、椎动脉发育情况分布的差异均有统计学意义(均P<0.05);多因素Logistic回归分析结果显示,出院NIHSS评分是后循环LVO所致轻型卒中患者发病后90d优异结局的影响因素(OR=0.448,95% CI:0.275~0.728, P=0.001)。结论对于后循环LVO所致轻型卒中患者行急诊血管内治疗可能是安全、有效的,但其在短期和长期结局方面并不优于标准药物治疗,本研究结果尚待大样本随机对照研究证实。
后循环缺血性卒中约占所有急性缺血性卒中的20%[1],常见发病症状为眩晕、失衡、恶心、呕吐、复视、视野缺损、言语不清及单侧肢体无力等,部分患者可表现为轻型缺血性卒中[2]。轻型缺血性卒中指发病时美国国立卫生研究院卒中量表(NIHSS)评分≤5分的缺血性卒中[3],循证医学证据表明,85%~90%的轻型缺血性卒中患者预后良好[改良Rankin量表(mRS)评分≤2分][4-5],但颅内大血管闭塞(large vessel occlusion, LVO)所致轻型卒中患者,更易出现早期神经功能恶化(early neurological deterioration, END),且不良预后(mRS评分3~6分)的风险更高[6-7]。未能获得及时的血管再通治疗的急性LVO所致轻型卒中患者中,近1/3的患者出院时无法独立行走,与标准药物治疗相比,早期积极行血管内治疗可降低此类患者80%的卒中复发风险[8]。2015年发表的5项血管内治疗相关研究结果均表明,血管内治疗可改善前循环LVO且入院NIHSS评分≥6分患者发病后90d预后,并不增加围手术期症状性颅内出血(symptomatic intracranial hemorrhage, sICH)发生率和发病后90d病死率[9-13]。基底动脉闭塞:中国血管内治疗试验(basilar artery occlusion: Chinese endovascular trial, BAOCHE)进一步证实了血管内治疗对基底动脉闭塞所致中重度卒中(入院NIHSS评分≥6分)的安全性和有效性[14]。急性基底动脉闭塞血管内治疗多中心随机对照临床试验(endovascular treatment for acute basilar artery occlusion: a multicenter randomized clinical trial, ATTENTION)[15]显示,在基底动脉闭塞后12h内出现中度或重度卒中症状(NIHSS评分≥10分)的患者中,与标准药物治疗相比,标准药物治疗联合血管内血栓切除术可改善患者发病后90d预后。对于颈内动脉、大脑中动脉M1段闭塞所致轻型卒中可于时间窗内行血管内治疗,但后循环LVO所致轻型卒中患者能否在急诊血管内治疗中获益尚未达成共识[3],神经介入医师需权衡该类患者的基线情况与血管内治疗的风险-获益比,进行慎重选择。本研究拟探索急诊血管内治疗和标准药物治疗对急性后循环LVO所致轻型卒中患者预后的影响,以期为后续的临床诊疗提供循证医学依据。
1 对象与方法
1.1 对象
回顾性连续纳入2019年7月至2024年3月西安交通大学第一附属医院神经内科收治的后循环LVO所致轻型卒中(NIHSS评分≤5分)[3]患者。
纳入标准:(1)年龄18~85岁;(2)发病至入院时间≤7d;(3)经头部MR或扩散加权成像(DWI)确诊为后循环缺血性卒中;(4)责任血管(椎-基底动脉)存在闭塞(包括串联病变);(5)入院NIHSS评分≤5分[3];(6)发病前mRS评分≤1分[16]。
排除标准:(1)存在活动性出血或凝血功能障碍;(2)合并严重心、肝、肾功能不全;(3)入院时头部CT或MR提示颅内出血或颅内器质性疾病;(4)入院前1个月内有重大手术史或发生严重外伤;(5)合并颅内肿瘤、动静脉畸形或动脉瘤;(6)罹患严重系统性疾病且预计生存期<6个月;(7)疑似心源性卒中;(8)无法完成发病后90d随访。
本研究方案经西安交通大学第一附属医院医学伦理委员会审核批准(伦理审批号:XJTU1AF2023LSK-220)。所有患者或家属签署了诊疗知情同意书。
1.2 资料收集
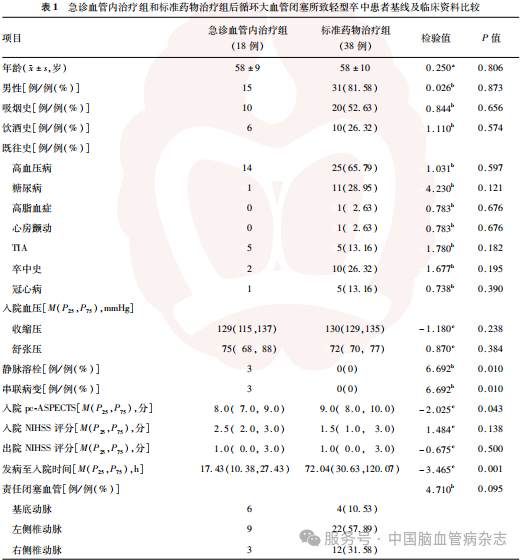
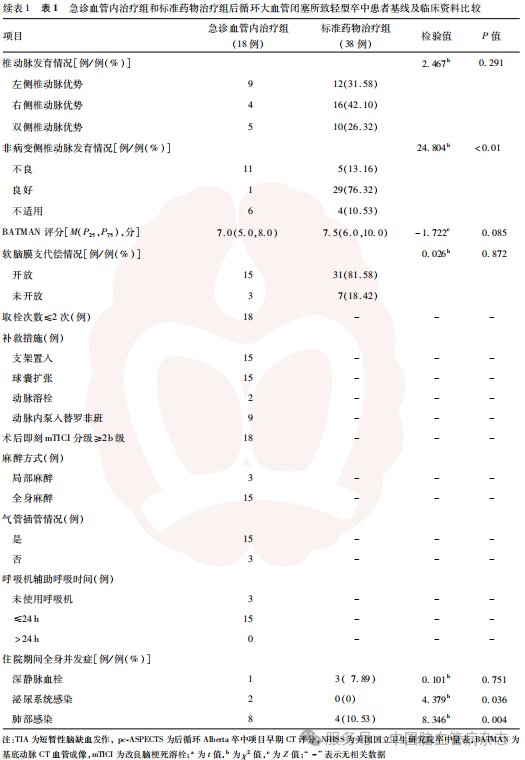
收集所有患者的基线及临床资料,包括年龄、性别、吸烟史[17]、饮酒史[18]、既往史[高血压病[19]、糖尿病[20]、高脂血症[21]、心房颤动[22]、短暂性脑缺血发作(TIA)[23]、卒中史[24]、冠心病[24]]、入院血压(行急诊血管内治疗患者于入手术室前测量血压)、静脉溶栓、串联病变、入院后循环Alberta卒中项目早期CT评分(posterior circulation Alberta stroke program early CT score, pc-ASPECTS)[25]、入院及出院NIHSS评分[26]、发病至入院时间、责任闭塞血管(基底动脉、左侧椎动脉、右侧椎动脉)、椎动脉发育情况(左侧椎动脉优势、右侧椎动脉优势、双侧椎动脉优势)、非病变侧椎动脉发育情况(不良、良好、不适用)、基底动脉CT血管成像(basilar artery on CT angiography, BATMAN)评分[27]、软脑膜支代偿情况(开放、未开放)、手术相关指标[取栓次数(≤2次,>2次)、补救措施(支架置入、球囊扩张、动脉溶栓、动脉内泵入替罗非班)、术后即刻改良脑梗死溶栓(modified thrombolysis in cerebral infarction, mTICI)分级[28]、麻醉方式(全身麻醉、局部麻醉)、气管插管情况(是、否)、呼吸机辅助呼吸时间(未使用呼吸机或插管成功后≤24h、>24h)]、住院期间全身并发症(深静脉血栓[29]、泌尿系统感染[29]、肺部感染[29])。责任闭塞血管、椎动脉发育情况、非病变侧椎动脉发育情况基于MR血管成像(MRA)或CT血管成像(CTA)进行评估。软脑膜支代偿情况基于脑血管造影结果进行评估。非病变侧椎动脉发育不良指该侧椎动脉纤细且直径明显小于对侧,是一种正常的先天性血管变异;非病变侧椎动脉发育良好指该侧椎动脉直径>2.0mm且无明显狭窄,主要用于评估病变侧椎动脉是否存在代偿;病变为基底动脉时定义为不适用[30]。软脑膜支代偿开放定义为当颅内主要供血动脉(如颈内动脉、大脑中动脉、基底动脉等)因狭窄、闭塞或血流动力学改变导致供血区域出现缺血时,软脑膜上的细小血管吻合支(血管直径为50~400μm)会迅速扩张并建立新的血流通道,将血液从相对正常的血管供血区域输送至缺血区域,以维持脑组织的血液灌注,减少缺血损伤[31]。
1.3 入院评估及分组
患者入院后完善神经系统检查及影像评估,首先行头部CT检查以排除脑出血,对于发病时间超过6h的患者,进一步行扩散加权成像(DWI)检查明确梗死灶,并通过MRA或CTA评估是否存在大血管闭塞。若考虑为急性缺血性卒中,经MRA或CTA评估提示后循环LVO,符合血管内治疗适应证、排除禁忌证者可行急诊血管内治疗[32],积极进行术前准备,控制围手术期血压、血糖,麻醉人员准备。如DWI梗死核心体积<25ml[32]、侧支代偿良好(BATMAN评分≥7分)[33]、患者及家属手术配合度较低,则采用标准药物治疗。
1.4 标准药物治疗
药物治疗严格遵循《中国急性缺血性脑卒中诊治指南2018》[29]标准方案。(1)抗血小板聚集治疗:对于不符合静脉溶栓或有血管内治疗适应证且无禁忌证的患者在发病后尽早启动双联抗血小板聚集治疗并维持90d[34];对于行静脉溶栓治疗者,阿司匹林等抗血小板聚集药物应在静脉溶栓24h后开始使用[29];(2)他汀类药物治疗:发病后尽早使用他汀类药物治疗,他汀类药物的种类及治疗强度需个体化决定[35];(3)神经保护治疗:发病48h内可给予依达拉奉保护脑细胞[36];(4)改善侧支循环:可早期给予丁苯酞改善侧支循环[29]。
1.5 血管内治疗
血管内治疗流程参考《急性缺血性卒中血管内治疗中国指南2018》[32]。若患者能配合则选择局部麻醉,若估计患者配合度差或使用镇静剂存在风险,则使用全身麻醉并行经口气管插管。所有患者均选择经股动脉入路,术中先行脑血管造影明确软脑膜支代偿情况,手术方式由术者在术中根据病变情况、血栓负荷、首过效应[37]选择,原则上首选方法包括单纯抽吸取栓、取栓支架联合抽吸取栓。血管再通后,若闭塞处血管狭窄率≥70%或狭窄率为50%~<70%但供血区域血流充盈不全可行球囊扩张血管成形术,若存在靶血管医源性夹层,可行支架置入术;若机械取栓后仍有远端血管持续闭塞则行动脉溶栓[38],串联病变或原位狭窄病变可术中动脉内泵入替罗非班[32]。术后即刻mTICI分级≥2b级为血管成功再通,即可停止手术。术中涉及的耗材包括输送导管系统(NeuroMax System;健适医疗)、导引导管(6F或8F Guiding;强生,美国)、中间导管或远端通路导管(6F或5F Sofia;MicroVention,美国),微导丝采用synchro(Stryker,美国),微导管采用rebar18(Covidien,爱尔兰),取栓支架选择Solitaire(Covidien,爱尔兰)支架。围手术期用药方案:对于未静脉溶栓患者术前可给予负荷量双联抗血小板聚集治疗(阿司匹林300mg/次,1次/d+氯吡格雷300mg/次,1次/d);对于术前未使用负荷量双联抗血小板聚集治疗患者,术中动脉内可给予负荷量替罗非班[0.4μg/(kg·min)],术后泵入维持量替罗非班[0.1μg/(kg·min)]并维持24h,双联抗血小板聚集治疗药物(阿司匹林100mg/次,1次/d+氯吡格雷75mg/次,1次/d)与替罗非班[0.1μg/(kg·min)]重叠使用4~6h,早期可给予高强度他汀类药物(阿托伐他汀钙片40~60mg/次,1次/d)[32]。
1.6 随访及结局指标
于发病后90d采用mRS对所有患者进行电话或门诊随访。短期预后的主要结局为发病后90d优异结局(mRS评分[39]0~1分),次要结局包括发病后90d良好结局(mRS评分0~2分)、发病后90d内缺血性卒中复发、发病后90d内全因死亡。安全性结局为治疗后24h内sICH、END。长期预后结局定义为发病后1年内缺血性卒中复发。sICH定义为治疗后24h内NIHSS评分较入院时增加≥4分或意识水平评分较入院时增加≥1分且复查CT可见出血病灶[40]。END定义为治疗后24h内NIHSS评分较入院时增加≥2分或运动部分评分较入院时增加≥1分[41]。
1.7 统计学分析
采用SPSS25.0软件进行统计学分析。计数资料以例或例(%)表示,组间比较采用χ2检验;采用Shapiro-Wilk方法对计量资料进行正态性检验,符合正态分布的计量资料以x-±s表示,组间比较采用独立样本t检验,不符合正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-Whitney U检验。采用Excel绘制急诊血管内治疗组和标准药物治疗组后循环LVO所致轻型卒中患者发病后90d mRS评分分布图。采用Kaplan-Meier生存曲线评估急诊血管内治疗对后循环LVO所致轻型卒中患者长期预后结局(发病后1年内缺血性卒中复发)的影响。
根据发病后90d mRS评分结果,将所有患者分为优异结局患者和非优异结局患者,并比较其基线及临床资料,将差异有统计学意义的变量纳入多因素Logistic回归分析(双向逐步回归法),以探究影响后循环LVO所致轻型卒中患者发病后90d优异结局的因素。所有检验均为双侧检验,以P<0.05为差异有统计学意义。
2 结果
共纳入后循环LVO所致轻型卒中患者56例,其中急诊血管内治疗组18例,男15例,女3例,年龄43~72岁,平均(58±9)岁;标准药物治疗组38例,男31例,女7例,年龄38~82岁,平均(58±10)岁。发病后90d优异结局患者45例,非优异结局患者11例。
2.1 两组患者基线及临床资料比较
急诊血管内治疗组患者入院pc-ASPECTS、发病至入院时间均低于标准药物治疗组,静脉溶栓、串联病变、泌尿系统感染、肺部感染的患者比例均高于标准药物治疗组,差异均有统计学意义(均P<0.05),急诊血管内治疗组非病变侧椎动脉发育情况分布与标准药物治疗组差异有统计学意义(P<0.01)。余基线及临床资料的组间差异均无统计学意义(均P>0.05)。见表1。
2.2 两组患者短期预后结局
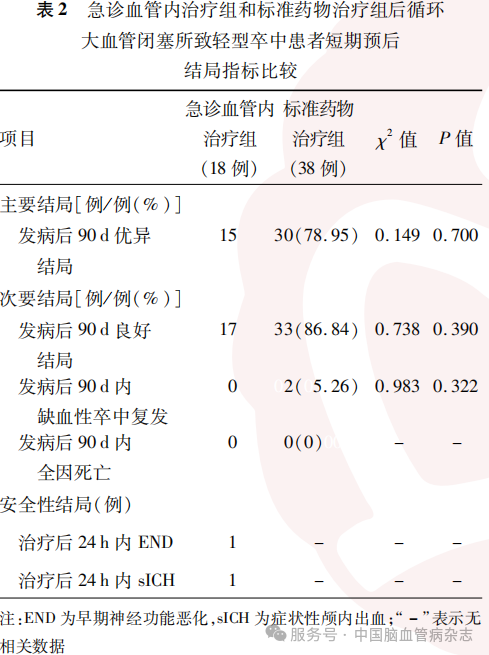
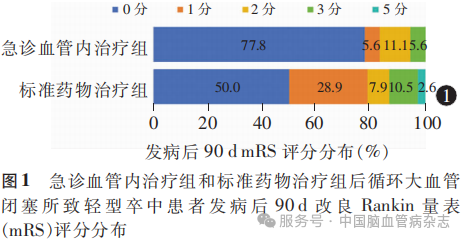
急诊血管内治疗组18例患者术后即刻均实现责任血管成功再通(mTICI分级3级)。急诊血管内治疗组和标准药物治疗组患者发病后90d优异结局率、良好结局率及发病后90d内缺血性卒中复发率差异均无统计学意义(均P>0.05)。两组患者发病后90d内均无全因死亡。1例急诊血管内治疗患者术后发生sICH,该例患者为56岁男性,有高血压病、糖尿病史,责任闭塞血管为基底动脉,入院pc-ASPECTS4分,行球囊扩张联合支架置入术,动脉内注射替罗非班,术后血压90/56mmHg。见表2,图1。
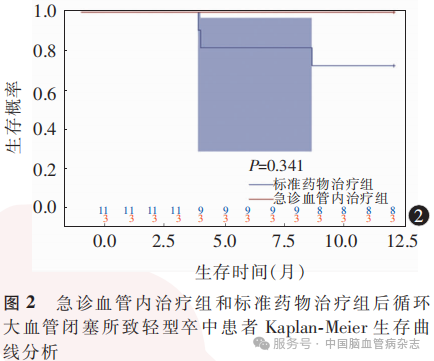
2.3 两组患者长期预后结局
Kaplan-Meier生存曲线分析结果显示,急诊血管内治疗组与标准药物治疗组发病后1年内缺血性卒中复发率分别为0、7.89%(3/38),差异无统计学意义(P=0.341)。见图2。
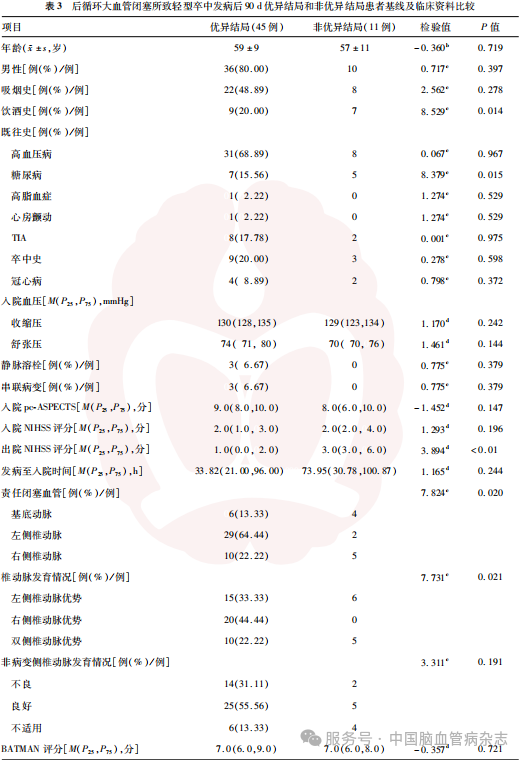
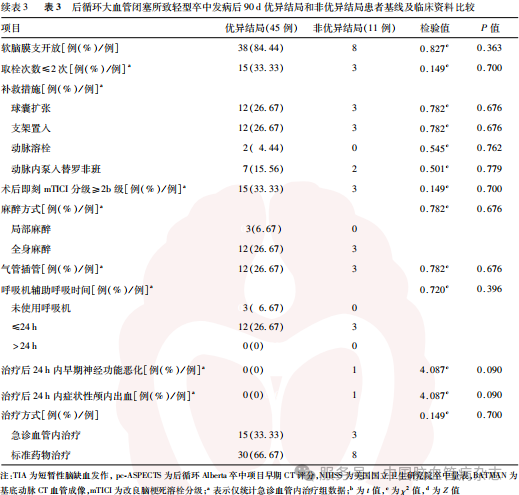
2.4 后循环LVO所致轻型卒中患者优异结局的影响因素分析
56例后循环LVO所致轻型卒中患者中,优异结局患者45例,非优异结局患者11例,优异结局率为80.36%。优异结局和非优异结局患者饮酒史、糖尿病史、出院NIHSS评分、责任闭塞血管、椎动脉发育情况分布差异均有统计学意义(均P<0.05),余基线及临床资料比较差异均无统计学意义(均P>0.05)。见表3。
多因素Logistic回归分析结果显示,出院NIHSS评分是后循环LVO所致轻型卒中患者发病后90d优异结局的影响因素(OR=0.448,95% CI:0.275~0.728, P=0.001)。
3 讨论
对于后循环LVO所致轻型卒中患者,若不及时进行血管内治疗,仅行标准药物治疗可能存在极高的病情进展风险[41];若行血管内治疗,可能存在病情加重、手术风险高于获益的困境。
对于后循环LVO所致轻型卒中患者,本研究未能证实急诊血管内治疗组患者发病90d短期预后结局和长期预后结局优于标准药物治疗组,但急诊血管内治疗组仅有1例治疗后24h内发生END、sICH,无发病后90d内全因死亡,并未明显高于标准药物治疗组,提示急诊血管内治疗可能是安全的。现有证据表明,血管内治疗后发生sICH的可能原因包括:(1)患者基线病情较重(入院pc-ASPECTS较低[42]、梗死体积较大[42]、血管代偿差[43]);(2)后循环操作难度大[44];(3)术中血管壁损伤[45];(4)抗栓药物使用[46];(5)围手术期血压控制不佳[47];(6)再灌注后高灌注损伤[40]等。故术后严格进行血压管控、优化再灌注策略或可减少后循环LVO行血管内治疗发生sICH的风险[40]。
急诊血管内治疗组患者住院期间肺部感染的发生率高于标准药物治疗组[8/18比10.53%(4/38),P=0.004],这可能与全身麻醉有关,研究表明,全身麻醉中实施的气管插管是呼吸机相关性肺炎的危险因素,其机制主要为:气管插管后上呼吸道的生理性过滤和防御机制无法启用;导管气囊对气管黏膜的持续压迫可导致局部缺血、损伤和炎症反应,破坏黏膜屏障完整性;导管的存在抑制了有效的咳嗽反射和纤毛运动,导致分泌物潴留,为细菌繁殖提供了理想环境[48],机械通气患者呼吸机相关性肺炎发生风险每日增加5%~65%[49]。急诊血管内治疗组住院期间泌尿系统感染的发生率也更高(2/18比0,P=0.036),这可能与围手术期留置导尿管有关,有研究表明,留置导尿管引起的导尿管相关性尿路感染占尿路感染的70%~80%[50]。
本研究多因素Logistic回归分析显示,出院NIHSS评分是后循环LVO所致轻型卒中患者发病后90d优异结局的影响因素(OR=0.448,95%CI:0.275~0.728,P=0.001),提示出院NIHSS评分越低,患者发病后90d获得优异结局的可能性越大。
急诊血管内治疗组虽存在并发症发生风险,发病后90d优异结局也并不优于标准药物组,长期结局(发病后1年内缺血性卒中复发)组间差异亦无统计学意义的减少趋势,本研究样本量较少,且受回顾性研究的选择偏倚的影响,对于后循环LVO所致的轻型卒中患者急诊血管内治疗后续应进一步开展前瞻性、多中心、随机对照研究探究急诊血管内治疗对改善后循环LVO所致轻型卒中长期预后的意义。我国研究团队主导的2项基底动脉闭塞患者行血管内治疗研究(ATTENTION与BAOCHE)为后循环卒中的血管内治疗提供了关键证据[14-15],ATTENTION研究纳入了发病时间<12h、入院NIHSS评分≥10分且入院pc-ASPECTS≥6分的基底动脉闭塞患者340例,BAOCHE研究纳入了发病时间6~24h、入院NIHSS评分≥6分且入院pc-ASPECTS≥6分的患者217例,2项研究均表明血管内治疗组发病3个月良好预后(mRS评分0~3分)率优于标准药物治疗组。ATTENTION与BAOCHE研究中对后循环卒中患者行血管内治疗获益的原因主要包括:(1)严格控制入组标准,排除了后循环大范围梗死的患者;(2)时间窗延长,使更多患者有机会接受血管内治疗;(3)技术改进,如采用支架取栓联合抽吸取栓,并规范了操作流程;(4)纳入患者的基线NIHSS评分均较高,提示血管内治疗对病情严重患者的功能改善可能更显著;(5)多中心协作与质量控制。但血管内治疗对后循环LVO所致轻型卒中(NIHSS评分≤5分)的有效性和安全性目前仍缺乏高级别的循证医学证据。本研究针对后循环LVO所致轻型卒中患者的研究结果显示,急诊血管内治疗组与标准药物治疗组患者发病后90d优异结局率和良好结局率差异无统计学意义,可能与以下局限性有关:(1)单中心回顾性队列研究设计存在选择偏倚,基线资料方面,相较于标准药物治疗组,急诊血管内治疗组静脉溶栓率、串联病变患者比例更高,入院pc-ASPECTS评分更低,发病至入院时间更短,且非病变侧椎动脉发育分布两组存在差异,这些选择偏倚可能导致结果存在偏倚;(2)轻型缺血性卒中患者本身预后较好,改善空间有限[41];(3)NIHSS评分虽广泛用于卒中神经功能缺损评估,但更侧重前循环症状的评估,对后循环症状不敏感,可能低估了后循环缺血性卒中患者的实际功能缺损严重程度[51];(4)本研究样本量较小,可能存在选择偏倚。
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)