首页 > 医疗资讯/ 正文
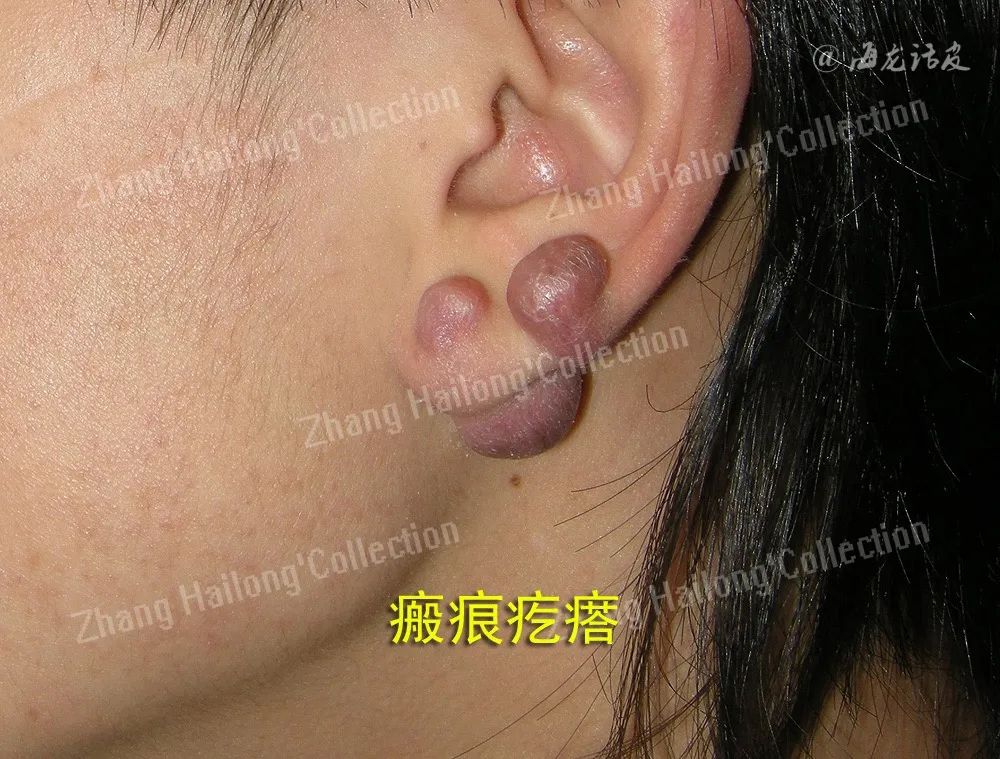
目前瘢痕疙瘩的发病机制尚未完全明确,可能与患者年龄、皮肤张力、患病部位、色素、慢性炎症、遗传等因素密切相关。研究发现,瘢痕疙瘩在临床上常合并多种疾病,如特应性皮炎(atopic dermatitis,AD)、骨质疏松、高血压、子宫肌瘤等。
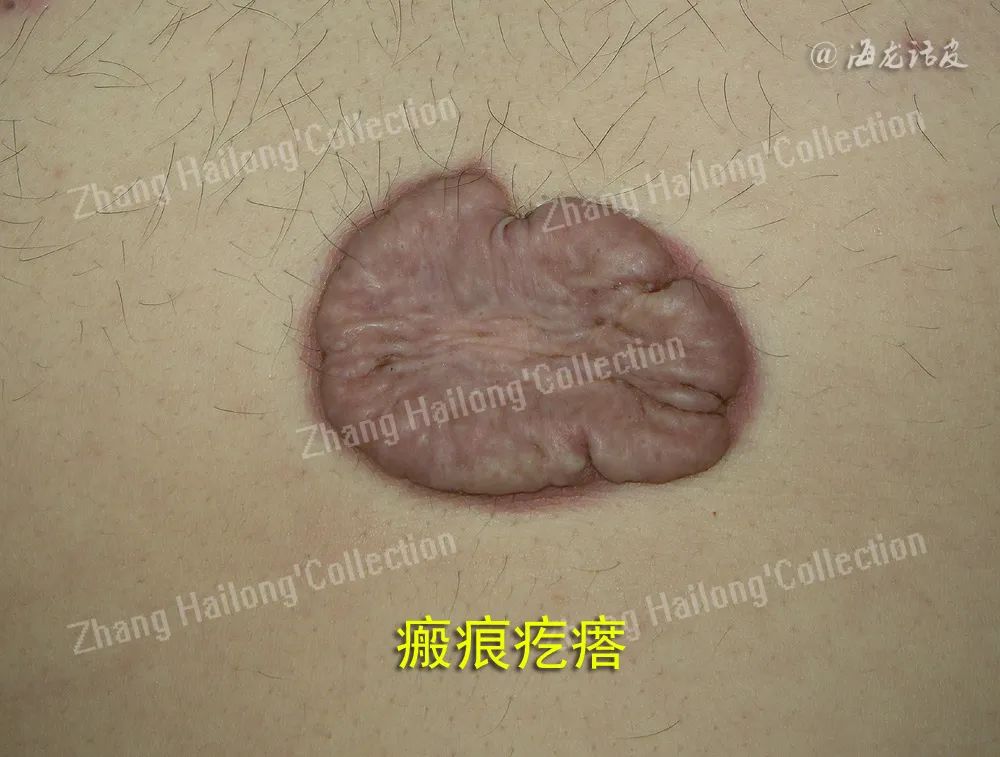
这种共病现象在不同人群中的发生率存在显著差异,某些特定的种族或性别群体更容易受到影响。瘢痕疙瘩共病的机制尚未完全阐明,可能是多因素综合作用的结果,包括炎症反应、皮肤屏障破坏、纤维化信号通路失衡、细胞外基质代谢异常、免疫失调以及激素水平等,这些机制之间复杂的相互作用可导致瘢痕疙瘩与其他疾病的共存。
特应性皮炎
特应性皮炎是一种常见的慢性炎症性皮肤病。一项韩国的回顾性队列研究表明,特应性皮炎患者发生瘢痕疙瘩的概率是健康人群的2.795倍。瘢痕疙瘩和特应性皮炎具有一些共同的炎症和免疫通路,包括肿瘤坏死因子(tumor necrosis factor,TNF)信号通路、Toll样受体信号通路、NF-κB信号通路等。在瘢痕疙瘩中,由CD4+T细胞分泌的辅助型T细胞2(T helper 2 cell,Th2)细胞因子,如白细胞介素(interleukin,IL)-4、IL-5、IL-10和IL-13等,可导致促纤维化和抗纤维化信号失衡。而在特应性皮炎中上调的Th2细胞因子则导致表皮增厚、炎症、瘙痒以及皮肤屏障破坏。
在瘢痕形成的炎症和重塑阶段,可有细胞外基质(extracellular matrix,ECM)沉积和成纤维细胞活性增加,导致胶原蛋白过度积累[错误!未定义书签。],这些过程也可 在特应性皮炎患者的成纤维细胞中观察到。胸腺基质淋巴细胞生成素(thymic stromal lymphopoietin,TSLP)是一种IL-7样细胞因子,可引起Th2型炎症反应。与正常皮肤相比,瘢痕组织中的TSLP表达增加,诱导产生胶原蛋白和转化生长因子β(transforming growth factorβ, TGF-β),促使ECM沉积,在特应性皮炎患者中也可观察到血清TSLP升高。
Tseng等在特应性皮炎皮损中观察到高度上调的肿瘤抑制素M(oncostatin-M,OSM),这种细胞因子通过调节感觉神经元以诱导皮肤瘙痒。而在瘢痕疙瘩组织中,上调的OSM可促进成纤维细胞增殖,诱导产生更多的胶原蛋白和糖胺聚糖。长寿因子(sirtuins,SIRT)与纤维化疾病、炎症以及细胞的增殖、凋亡和分化有关。SIRT1的缺失可减少丝聚蛋白的表达,破坏表皮屏障,进而发生特应性皮炎。在瘢痕疙瘩中,SIRT1可通过影响5-氨基酮戊酸光动力疗法对应的SIRT3-SOD2-mROS依赖性自噬途径加剧细胞死亡。
骨质疏松
Lu等研究发现,瘢痕疙瘩患者患骨质疏松的风险比健康人群高。El Hadidi等在埃及进行了一项病例对照研究,发现瘢痕疙瘩组维生素D缺乏症的发生率明显高于对照组(分别为68%和10%)。
有几种可能的机制可以解释瘢痕疙瘩患者骨质疏松风险增加的现象。首先,1,25-二羟基维生素D3[1,25-(OH)2D3]是维生素D的主要活性形式,在细胞增殖和分化、胶原合成和降解、激素分泌、钙稳态和骨重塑中至关重要。瘢痕疙瘩来源的成纤维细胞表达维生素D受体,维生素D及其代谢物可通过维生素D受体减少瘢痕疙瘩的纤维化;此外,1,25-(OH)2D3能够抑制TGF-β1诱导的成纤维细胞中I型胶原蛋白、纤连蛋白和α-平滑肌肌动蛋白表达的增加。
针对中国瘢痕疙瘩患者中维生素D受体的TaqI基因多态性研究发现,TagI CC基因型携带者患瘢痕疙瘩的风险更高,且血清1,25-(OH)2D3显著降低。长期缺乏维生素D是导致骨质疏松的主要原因,因此血清维生素D水平降低也可能增加瘢痕疙瘩患者发生骨质疏松的风险。瘢痕疙瘩引起的慢性炎症会抑制成骨细胞的生长,从而导致骨质疏松。与正常皮肤相比,瘢痕疙瘩组织中IL-1、IL-6和TNF-α等促炎细胞因子的水平更高,在慢性炎症的背景下,这些细胞因子抑制骨胶原合成,促进破骨细胞诱导骨吸收,影响骨组织代谢,最终导致骨质流失。
高血压
如今已有大量的临床和流行病学研究表明高血压可能参与病理性瘢痕的发生发展,并且可能是瘢痕疙瘩的加重或危险因素。多发性或较大瘢痕疙瘩的患者比轻度的患者更易发生高血压,且血压水平与瘢痕疙瘩的数量和大小呈正相关。此外,传统的抗高血压药物如血管紧张素转化酶抑制剂和血管紧张素受体阻滞剂,已被证明是瘢痕疙瘩的有效疗法。
在异常伤口愈合的过程中,一些细胞因子如TGF-β和TNF-α与高血压诱导的纤维化有关。血压升高导致肾素-血管紧张素-醛固酮系统激活,随后TGF-β/Smad3信号通路激活,导致局部炎症、ECM生成和纤维化增加。Thongsepee等发现在肾血管性高血压小鼠模型中,中和TNF-α可减轻肾脏炎症和纤维化,并降低动脉血压。高血压是一种改变血流的全身性因素,可影响瘢痕疙瘩组织中的内皮细胞和成纤维细胞,也可直接影响血管功能,介导内皮功能障碍(endothelial dysfunctions,EDs)。在心肝、肾和肺纤维化中,EDs与血管张力、内皮通透性、凝血和血管调节的改变有关,从而导致炎症、高血压和凝血,病理性瘢痕在发展过程中也表现出类似的EDs。
高血压会直接增加血管腔内或血管壁细胞的流体压力和剪切应力,真皮成纤维细胞通过改变形态和功能(包括迁移和细胞间通信)对拉伸等机械刺激做出积极反应。Hedayatyanfard等发现瘢痕疙瘩皮肤样本中血管紧张素Ⅱ(AngiotensinⅡ,AngⅡ)的浓度明显高于正常皮肤,AngⅡ水平的升高会使IL-6、VEGF、TGF-β1等炎症因子和纤维蛋白生成因子过表达,同时抑制抗纤维化的基质金属蛋白酶组织抑制剂,从而促进皮肤瘢痕的形成。
子宫肌瘤
子宫肌瘤是女性生殖系统最常见的良性肿瘤,其瘤体主要由平滑肌和结缔组织组成。基于英国生物样本数据库的研究发现,患有瘢痕疙瘩和增生性瘢痕的黑人女性患子宫肌瘤的风险增加,而在亚洲和白人女性中,这两种疾病则没有显著性关联。
子宫肌瘤的病因目前尚未明确,但雌激素受体密度和功能的失调被认为是肌瘤形成的必要条件。TGF-β1和TGF-β3可显著上调雌激素受体和孕激素受体的表达,这些细胞因子同样参与瘢痕疙瘩的发生发展。此外,子宫肌瘤和瘢痕疙瘩具有多种共同的生物学特性。Milewska等发现子宫肌瘤过表达编码I型和Ⅲ型胶原蛋白的RNA,在瘢痕疙瘩中这两种胶原蛋白的含量也很丰富。相较于正常组织,瘢痕疙瘩和子宫肌瘤的糖胺聚糖与多能蛋白聚糖的水平较高,而核心蛋白聚糖水平较低,这些蛋白聚糖含量的差异会影响细胞增殖、TGF-β信号传导和胶原纤维的形成,进而参与纤维化过程,并导致细胞外基质沉积与紊乱。
其他共病
Lu等研究发现,瘢痕疙瘩患者的高脂血症、高血压、糖尿病和抑郁症水平高于一般人群。基于美国电子健康档案的调查研究表明,瘢痕疙瘩患者更容易出现肥胖、高血压、高脂血症和糖尿病等合并症。胰岛素样生长因子-1(insulin-like growth factor 1,IGF-1)是一种增殖和分化因子,通过丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)或磷脂酰肌醇3-激酶(phosphatidylinositol 3-kinase,PI3K)信号通路影响细胞增殖、蛋白质合成和能量利用,与肥胖等代谢性疾病密切相关,也可以潜在地促进瘢痕疙瘩发病,但目前人们对IGF-1如何相对于能量精确地上调胶原蛋白合成知之甚少。
此外,痤疮/毛囊炎、硬皮病、系统性红斑狼疮、焦虑和抑郁类心理疾病、甲状腺疾病以及多囊卵巢综合征等疾病可能与瘢痕疙瘩在炎症、免疫调节或代谢异常等方面存在机制或因果上的关联,但目前尚无直接证据证实这些疾病与瘢痕疙瘩存在共病关系。未来需要通过更多高质量的研究,包括大规模队列研究、分子机制探索以及多组学分析,进一步探讨这些疾病与瘢痕疙瘩之间的潜在联系,以揭示其共同的病理生理机制。
结语
本文系统梳理了瘢痕疙瘩与特应性皮炎、高血压、子宫肌瘤、骨质疏松等疾病间的共病关系及潜在发病机制。这些疾病之间的共病现象可能与免疫炎症反应、内分泌激素水平、细胞信号传导通路异常等病理生理机制相关。这些发现为深入探究疾病间的关联提供了重要线索,有望为临床诊断以及寻找潜在治疗靶点提供新的思路和策略。
目前关于瘢痕疙瘩共病的研究相对较少,且研究范围较为局限。为进一步拓展研究,未来需要开展大规模流行病学调查、分子生物学机制研究及临床试验,以更全面地揭示瘢痕疙瘩与其他共病的关联,并推动瘢痕疙瘩患者的个性化治疗方案的开发。
参考文献:
1.王思慧,周炳荣.瘢痕疙瘩共病研究进展[J/OL].中国皮肤性病学杂志. https://doi.org/10.13735/j.cjdv.
2.李永来,李莲花,郑振龙,等.炎症因子及信号通路在瘢痕疙瘩中的研究进展[J].中国皮肤性病学杂志,2022,36(4):479-483.
3.Kwon HE, Ahn HJ, Jeong SJ, et al. The increased prevalence of keloids in atopic dermatitis patients with allergic comorbidities: a nationwide retrospective cohort study[J]. Sci Rep,2021,11(1):23669.
4.更多参考文献(略).
- 搜索
-
- 1000℃李寰:先心病肺动脉高压能根治吗?
- 1000℃除了吃药,骨质疏松还能如何治疗?
- 1000℃抱孩子谁不会呢?保护脊柱的抱孩子姿势了解一下
- 1000℃妇科检查有哪些项目?
- 1000℃妇科检查前应做哪些准备?
- 1000℃女性莫名烦躁—不好惹的黄体期
- 1000℃会影响患者智力的癫痫病
- 1000℃治女性盆腔炎的费用是多少?
- 标签列表
-
- 星座 (702)
- 孩子 (526)
- 恋爱 (505)
- 婴儿车 (390)
- 宝宝 (328)
- 狮子座 (313)
- 金牛座 (313)
- 摩羯座 (302)
- 白羊座 (301)
- 天蝎座 (294)
- 巨蟹座 (289)
- 双子座 (289)
- 处女座 (285)
- 天秤座 (276)
- 双鱼座 (268)
- 婴儿 (265)
- 水瓶座 (260)
- 射手座 (239)
- 不完美妈妈 (173)
- 跳槽那些事儿 (168)
- baby (140)
- 女婴 (132)
- 生肖 (129)
- 女儿 (129)
- 民警 (127)
- 狮子 (105)
- NBA (101)
- 家长 (97)
- 怀孕 (95)
- 儿童 (93)
- 交警 (89)
- 孕妇 (77)
- 儿子 (75)
- Angelababy (74)
- 父母 (74)
- 幼儿园 (73)
- 医院 (69)
- 童车 (66)
- 女子 (60)
- 郑州 (58)